

نوشته شده توسط : دکتر ستایش
سرطان لوزالمعده سرطان لوزالمعده معمولاً تا مراحل پیشرفته مشخص نمی شود زیرا تشخیص آن دشوار است. علائم سرطان پانکراس شامل زردی و کاهش وزن است. عوامل خطر شامل ابتلا به دیابت و قرار گرفتن در معرض برخی مواد شیمیایی است. درمان خاص به اندازه و محل تومور و اینکه آیا به سایر نواحی بدن گسترش یافته است یا نه بستگی دارد. پانکراس غده ای کوچک به شکل چوب هاکی است که در پشت معده قرار دارد. وظایف اصلی پانکراس کمک به هضم غذا و تنظیم سطح قند خون در بدن است. لوزالمعده در حفظ سطح قند خون نقش دارد زیرا انسولین و گلوکاگون، دو هورمونی که سطح قند خون را کنترل می کنند، می سازد. سرطان لوزالمعده زمانی رخ می دهد که تغییرات (جهش) در سلول های لوزالمعده منجر به تکثیر خارج از کنترل آنها شود. توده ای از بافت می تواند ایجاد شود. گاهی اوقات، این توده خوش خیم است (غیر سرطانی). اما در سرطان پانکراس، توده بدخیم (سرطانی) است. انواع سرطان پانکراسدو نوع تومور وجود دارد که در پانکراس رشد می کند: تومورهای برون ریز یا غدد عصبی. حدود 93 درصد از تمام تومورهای پانکراس تومورهای برون ریز هستند و شایع ترین نوع سرطان پانکراس، آدنوکارسینوما نام دارد. آدنوکارسینوم پانکراس همان چیزی است که مردم وقتی می گویند سرطان لوزالمعده دارند، منظورشان است. شایع ترین نوع آن از مجاری پانکراس شروع می شود و آدنوکارسینوم مجرای نامیده می شود. بقیه تومورهای پانکراس - حدود 7٪ از کل - تومورهای عصبی غدد درون ریز (NETs) هستند که به آنها پانکراس NET (PNETs)، تومور سلول جزیره ای یا کارسینوم سلول جزیره ای نیز گفته می شود. برخی از NET ها هورمون های بیش از حد تولید می کنند. ممکن است آنها را بر اساس نوع هورمونی که سلول میسازد نامگذاری کنند - به عنوان مثال، انسولینوم یک تومور در سلولی است که انسولین میسازد. طبق گزارش انجمن سرطان آمریکا، سرطان پانکراس تقریباً 3 درصد از کل سرطان ها و 7 درصد از کل مرگ و میرهای ناشی از سرطان در ایالات متحده را تشکیل می دهد. در مردان کمی بیشتر از زنان رخ می دهد. علائم سرطان پانکراساکثر مردم علائم اولیه سرطان پانکراس را تجربه نمی کنند. با پیشرفت بیماری، افراد ممکن است متوجه شوند:
علائم سرطان اعصاب غدد پانکراس ممکن است با علائم سنتی سرطان پانکراس مانند زردی یا کاهش وزن متفاوت باشد. این به این دلیل است که برخی از PNET ها بیش از حد هورمون تولید می کنند. عوامل خطر سرطان پانکراسمیانگین خطر ابتلا به سرطان لوزالمعده در طول زندگی حدود 1 در 64 است. یک عامل خطر چیزی است که احتمال ابتلا به بیماری را افزایش می دهد. عوامل خطر وجود دارد که نتیجه رفتار است و می توان آنها را تغییر داد. برای سرطان پانکراس، این نوع عوامل خطر عبارتند از:
همچنین عوامل خطری وجود دارد که نمی توانید آنها را تغییر دهید. این شامل:
اگر علائم خاصی دارید یا اگر اخیراً به دیابت یا پانکراتیت مبتلا شده اید، ممکن است پزشک شما به سرطان پانکراس مشکوک شود. تشخیص سرطان پانکراس در مراحل اولیه دشوار است. این به این دلیل است که ارائه دهندگان مراقبت های بهداشتی نمی توانند پانکراس را در یک معاینه معمول احساس کنند. اگر پزشک شما مشکوک باشد که شما ممکن است سرطان لوزالمعده داشته باشید، ممکن است آزمایش های تصویربرداری را برای عکس برداری از اندام های داخلی درخواست کند. سونوگرافی آندوسکوپی نیز می تواند انجام شود. سونوگرافی آندوسکوپی (EUS) یک لوله نازک با یک دوربین در نوک آن است که از دهان و به معده عبور می کند. پروب اولتراسوند در انتهای آندوسکوپ امکان تصویربرداری از پانکراس را از طریق دیواره معده فراهم می کند. در صورت لزوم، بیوپسی با هدایت اولتراسوند (نمونه بافت) از لوزالمعده را می توان در طول عمل به دست آورد. آزمایش خون می تواند ماده ای به نام نشانگر تومور را پیدا کند. برای سرطان پانکراس، سطوح بالای آنتی ژن کربوهیدرات (CA) 19-9 - نوعی پروتئین آزاد شده توسط سلول های سرطانی پانکراس - ممکن است نشان دهنده وجود تومور باشد. همه افرادی که به تازگی سرطان لوزالمعده تشخیص داده شده اند، باید با پزشک خود در مورد انجام مشاوره ژنتیک و آزمایشات مشورت کنند تا ببینند آیا دلیلی ارثی برای ابتلا به سرطان پانکراس وجود دارد یا خیر. این بر اساس توصیههای دو تا از بزرگترین سازمانهای سرطان، شبکه ملی جامع سرطان (NCCN) و انجمن انکولوژی بالینی آمریکا (ASCO) است. مراحل سرطان پانکراس یا لوزالمعدهسرطان لوزالمعده به پنج مرحله مختلف طبقه بندی می شود. تشخیص شما به اندازه و محل تومور و گسترش یا عدم گسترش سرطان بستگی دارد: مرحله 0: همچنین به عنوان کارسینوم در محل شناخته می شود، مرحله 0 با سلول های غیر طبیعی در پوشش پانکراس مشخص می شود. سلول ها می توانند سرطانی شوند و به بافت مجاور گسترش یابند. مرحله 1: تومور در پانکراس است. مرحله 2: تومور در لوزالمعده است و به بافت ها، اندام ها یا غدد لنفاوی مجاور گسترش یافته است. مرحله 3: سرطان به عروق خونی اصلی نزدیک پانکراس گسترش یافته است. همچنین ممکن است به غدد لنفاوی مجاور سرایت کرده باشد. مرحله 4: در مرحله 4 سرطان پانکراس، سرطان به نواحی دوردست بدن مانند کبد، ریه ها یا حفره شکمی گسترش یافته است. احتمالاً به اندام ها، بافت ها یا غدد لنفاوی نزدیک پانکراس گسترش یافته است. حتماً با پزشک در مورد وضعیت خود صحبت کنید. درک پیش آگهی سرطان لوزالمعده می تواند به شما در تصمیم گیری آگاهانه در مورد درمان کمک کند. درمان سرطان لوزالمعده به موارد خاصی بستگی دارد، از جمله اینکه تومور در کجا قرار دارد، در چه مرحله ای قرار دارد، چقدر سالم هستید و اینکه آیا سرطان به خارج از پانکراس گسترش یافته است یا خیر. گزینه های درمانی عبارتند از: برداشتن با جراحی: قسمت سرطانی پانکراس (رزکسیون) برداشته می شود. غدد لنفاوی نزدیک به پانکراس نیز ممکن است برداشته شوند. جراحی برداشتن پانکراس یا بخشی از لوزالمعده پانکراتکتومی نامیده می شود. اگر تومور شما در سر (عریض ترین قسمت لوزالمعده نزدیک روده کوچک) لوزالمعده قرار دارد، ممکن است ارائه دهنده شما روش Whipple را توصیه کند. این روش جراحی سر لوزالمعده، دوازدهه (اولین بخش روده کوچک)، کیسه صفرا، بخشی از مجرای صفراوی و غدد لنفاوی مجاور را برمیدارد. پرتودرمانی: انرژی با سرعت بالا برای از بین بردن سلول های سرطانی استفاده می شود. شیمی درمانی: در این روش از داروهایی استفاده می شود که سلول های سرطانی را از بین می برند. ایمونوتراپی: درمانی برای کمک به بدن در مبارزه با سرطان. ایمونوتراپی تا حد زیادی در برابر سرطان لوزالمعده بی اثر بوده است، اما حدود 1٪ از افراد مبتلا به سرطان پانکراس و یک تغییر ژنتیکی خاص ممکن است از آن سود ببرند. درمان هدفمند: برای ژن ها یا پروتئین های خاصی که به رشد سرطان کمک می کنند، هدایت می شود. آزمایش ژنتیک به طور کلی روشی است که ما تشخیص می دهیم آیا یک درمان هدفمند برای شما مناسب است یا خیر. کارآزمایی های بالینی: با ارائه دهنده مراقبت های بهداشتی خود در مورد اینکه آیا شرکت در کارآزمایی بالینی ممکن است یک گزینه باشد، صحبت کنید. چگونه می توانم از سرطان لورالمعده پیشگیری کنم؟ما نمی دانیم که واقعاً چه چیزی باعث سرطان لوزالمعده می شود، بنابراین دشوار است که بدانیم چگونه از آن پیشگیری کنیم. با این حال، می توانید رفتارهای روزانه خود را تغییر دهید تا سالم تر شوید. این نکات ممکن است به کاهش خطر ابتلا به سرطان پانکراس کمک کند:
سرطان لوزالمعده معمولاً تا زمانی که پیشرفته نشده باشد مشخص نمی شود. بنابراین، یکی از علل اصلی مرگ و میر ناشی از سرطان است. پس از یک سال، میزان بقای سرطان پانکراس حدود 20 درصد است. پس از پنج سال، این رقم به حدود 6 درصد کاهش می یابد. هر ساله حدود 3000 نفر بیشتر از سرطان پانکراس در ایالات متحده جان خود را از دست می دهند. اگر بتوان جراحی سرطان لوزالمعده را انجام داد و بخشی از لوزالمعده خود را بردارید، میانگین بقا 18 تا 20 ماه است. میزان بقای پنج ساله در چنین مواردی به 10 تا 25 درصد افزایش می یابد. ممکن است فردی که امروزه تشخیص سرطان لوزالمعده داده می شود، به لطف پیشرفت در درمان های سرطان، میزان بقای بهتری داشته باشد. چرا دکتر ستایش؟دکتر ستایش از اولین های طب اورژانس بودند که بعد از گذارندن یک دوره تکمیلی در امریکا به همراه ده نفر از همکاران خود طب اورژانس را در دانشگاه علوم پزشکی ایران پایه گذاری نمودند. علاوه بر این دکتر ستایش دارای بیش از 15 سال تجربه در زمینه جراحی های لاپاراسکوپی و فلوشیپ جراحی عروق می باشند، و یکی از بهترین ها در حرفه خود بوده که از نتایج آن می توان به تعداد بسیار زیادی از عمل های موفق ایشان اشاره کرد.
منبع: https://drsetayesh.com/
:: برچسبها: دکتر ستایش , چگونه می توانم از سرطان لورالمعده پیشگیری کنم؟ , مراحل سرطان پانکراس یا لوزالمعده , عوامل خطر سرطان پانکراس , علائم سرطان پانکراس , :: بازدید از این مطلب : 517 نوشته شده توسط : دکتر ستایش
لیزر درمانی شقاق چیست؟باید بدانید لیزر درمانی شقاق برای شقاق مزمن کاربردی ندارد اما در مراحل اولیه و مرحله حاد شقاق کاربرد دارد. این جلسات لیزر درمانی در هفته 2 الی 3 بار انجام می شود و تقریبا تا 12 جلسه ادامه دارد. بنابراین برخلاف لیزر پرتوان که در یک جلسه انجام می شود لیزر درمانی شقاق طولانی تر است.
گاها می توان دارو درمانی همراه با لیزر درمانی برای درمان شقاق حاد مورد استفاده قرار می گیرد. این نوع لیزر IRC یا مادون قرمز است برش یا زخم و خونریزی ایجاد نمی کند.
فواید لیزر شقاق مقعد چیست؟اگر درمان و جراحی شقاق با لیزر انجام شود بیمار درد و خونریزی ندارد و اگر هم داشته باشد بسیار کم و قابل اجتناب است. همچنین می توان گفت دوره نقاهت بسیار کوتاهی دارد و خوشبختانه بیمار به سرعت به محل کار خود باز می گردد. بدین ترتیب در هزینه های خود نیز صرفه جویی می کند. تورم بافتی در جراحی شقاق با لیزر بسیار کم است و اسکار و فیبروز بعد از عمل بسیار کم و ناچیز است. این جراحی در یک جلسه بدون بیهوشی و به طور سرپایی انجام می شود. و خبر خوش اینکه همزمان با شقاق اگر بیمار مبتلا هموروئید یا حتی فیستول مقعدی هم باشد می توان در یک جلسه تمام موارد را تحت جراحی قرار داد.
برای اثبات تمام فواید جراحی شقاق با لیزر چند دلیل منطقی ساده وجود دارد:
لیزر سر عروق، اعصاب و لنف های بریده شده در حین عمل را همزمان درمان و ترمیم می کند. همین امر موجب کاهش درد و خونریزی تا 70 درصد کمتر از جراحی با تیغ و کوتر می شود. لیزر بر خلاف کوتر بافت را نمی سوزاند یا بر خلاف تیغ جراحی خونریزی و درد زیادی را ایجاد نمی کند.
پزشکی در حال درمان مریض با جراحی لیزر
اگر دست کاری و تحریک در این روش وجود نداشته باشد،جالب اینکه به آرامی آن زائده ای که به وجود آمده است شل گشته و برداشته می شود. لیزر درمانی بستگی به شدت عود کردن بیماری شقاق شما دارد. در صورتی که این بیماری در مرحله حاد قرار گرفته باشد آن را با استفاده از لیزر کم توان بر می دارند. ولی اگر بیماری شما شدت بیشتری داشته باشد و پزشک آن را از تنوع مزمن تشخیص دهد باید با اشعه پر توان آن را درمان سازد.
تشخیص پزشک بهتر از خودتان استالبته که باید مزیت ها ی روش عمل کردن شما و اینکه کدام یک از روش ها برای شما مناسب تر است یکی از مسائلی می باشد که به طور کلی به نظر پزشک بستگی دارد. پزشک به خوبی زخم شما را مورد بررسی قرار می دهد و بیماری فیشر شما را با استفاده از بهترین روش درمان می سازد. همه ما به خوبی می دانیم که درد و خونریزی این بیماری یکی از عوامل وحشت انگیز آن می باشد که باید از آن دوری نمایید.
بنابراین بهترین روش درمانی را می توانیم روش درمانی با لیزر شقایق مقعدی بدانیم. روش درمان با استفاده از لیزر مزیت های بسیار زیادی دارد و به همین دلیل بسیاری از افراد استفاده از این روش درمانی را نسبت به روش های دیگر ترجیح می دهند و از آن استفاده می کنند.
عمل جراحی لیزر چگونه انجام می شود ؟همانطور که بیان نمودیم بسیاری از افراد برای درمان بیماری شقاق خود استفاده از عمل لیزر را انتخاب می کنند، دلیل آن این است که این روش نسبت به روش های دیگر مزیت های بسیار زیادی دارد. در این روش پزشک برای اینکه محل شکاف درون مقعد را به خوبی مشاهده کند، یک وسیله به نام اسپکولوم را درون مقعد بیمار قرار می دهد. بعد از قرار دادن آن وسیله به آرامی آن را باز کرده و تنظیم می کند.
مقایسه ی لیزر و عمل جراحی:
آیا لیزر درمانی عوارض هم دارد ؟
:: برچسبها: لیزر کم توان , اسپکولوم , بهترین روش درمان , بدون بیهوشی , تورم بافتی , :: بازدید از این مطلب : 557 نوشته شده توسط : دکتر ستایش
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
همچنین روش هایی وجود دارد که آنها را کوچک یا حذف می کند، مانند استفاده از لیزر، که می تواند در مطب پزشک شما انجام شود. اگرچه این ها ممکن است کمتر درد کنند و عوارض کمتری داشته باشند، اما بدانید جراحی ممکن است انتخاب درازمدت بهتری باشد، به خصوص اگر بوستروئیدهای شما بزرگ و بسیار دردناک یا خونریزی باشند.
بهتر است بدانید باندینگ شایع ترین درمان حذف هموروئید غیر جراحی در حال استفاده امروز است. یک باند لاستیکی در اطراف پایه هموروئید علامتی قرار می گیرد تا جریان خون به بافت متوقف شود که سپس آب می شود و در یکی دو هفته (معمولاً در طول یک حرکت روده) به خود سقوط می کند.
اگر چه راه های زیادی برای کاهش هموروئید وجود دارد, هر دو در خانه, غیر جراحی و جراحی, گاهی اوقات مراقبت های بالینی اضافی مورد نیاز است, بسته به شدت, و یا درجه بواسیر.
در لیزر درمانی به هیچ عنوان از داروی بیهوشی استفاده نخواهد شد و از این رو تقریبا تمام افراد قادر به انجامش هستند.
کل عمل لیزر حدود 20 الی 30 دقیقه طول خواهد کشید و بعد از آن تنها نیاز است که چند دقیقه بر روی تخت بخوابید و سپس می توانید بروید.
در طول این کار بیمار به هیچ عنوان درد و خونریزی نخواهد داشت و به همین خاطر است که اغلب خانم ها و کودکان به سمتش می روند.
دوره نقاهتی که بیمار باید بگذراند,1 یا 2 روز می باشد که نسبت به جراحی سنتی حدود 18 روز کمتر است (در جراحی سنتی این عدد حدقال 20 روز خواهد بود).
به دلیل استفاده حداقلی از دست و ابزارهای مختلف,باید بدانید احتمال آسیب بافتی یا عفونت به صفر رسیده است و نیازی به نگرانی نیست!
این بیماری بستگی به اندازه آنها درمانشان متفاوت می باشد،
در اندازه های زیر 1 تا 2 میلیمتر می توان درمان نگه دارنده یا درمان دارویی انجام شود که یک درمان مسکن و ملین می باشد
ولی در مواردی که اندازه آنها بیش از 1 میلیمتر می باشد اینها معمولاً دردهای بسیار زیادی دارند و خود محدود شونده نیستند و اگر هم محدود شوند یک زائده مثل زگیل باقی می ماند، که در درمان این بیماری حتماً باید با جراحی انجام شود که همانگونه که گفتیم جراحی آنها با چاقو و لیزر امکان پذیر بوده که درمان با لیزر آنها فوق العاده راحت می باشد که حتی در مطب هم می توان انجام داد با یک بی حسی موضعی که کنار توده تزریق شده و سپس یک برش مختصر با لیزر روی ناحیه داده می شود، لخته کامل اما بستگی به سن لخته دارد هرچه از شروع بیماری بیشتر گذشته باشد، لخته ارگانیزه تر و مشخص تر می باشد، لخته خارج شده و رگ یا مویرگی که پاره شده سوزانده می شود
درمان لیزر بواسیر خارجی برای هموروئیدها یکی از موثرترین درمان های هموروئید حداقل تهاجمی است که بدون قطع هیچ بافتی به نتایجی دست می یابد. درمان ها می توانند برای نمرات مختلف بووروئیدهای داخلی مورد استفاده قرار گیرند.
در طول درمان، یک پروب سوزنی یا فیبر ویژه با نوک داغ بی پرده وارد بالشتک بوسی می شود که به مواج آن انرژی لیزر اعمال می شود. پس از آن خون رسانی هموروئید را محدود می کند که باعث بسته شدن، مرگ و جدا شدن توده هموروئیدی می شود.
درمان یک روش مورد روز است، که به این معنی است که شما در همان روز بدون ماندن یک شبه مرخص خواهد شد. به طور معمول کمتر از ۱۵ دقیقه طول می کشد تا تحت بیهوشی محلی انجام شود. در برخی موارد، برخی از بیماران ترجیح می دهند یک آرام بخش خفیف برای استراحت در طول عمل.
لیزر بصورت سرپایی و بدون بیهوشی انجام می شود
نیازی به بستری نیست و در کمتر از یک ساعت مرخص می شوید
درد و خونریزی در این روش بسیار جزئی است
نیازی به پانسمان و مراقبت های سخت بعد عمل نیست
احتمال بروز عوارض بعد عمل یا عود مجدد بیماری وجود ندارد
آبسه پوست توده مناقصه به طور کلی توسط یک منطقه رنگی از صورتی تا قرمز عمیق احاطه شده است. آبسه ها اغلب با لمس کردن احساس آسان هستند. اکثریت قریب به اتفاق آن ها ناشی از عفونت ها هستند. در داخل، آنها پر از چرک، باکتری و آوار هستند.
دردناک و گرم به لمس, آبسه می تواند نشان می دهد تا هر جایی بر روی بدن شما. شایع ترین سایت بر روی پوست در زیر بغل خود را (axillae) ، مناطق اطراف آنوس و مهبل خود را (آبسه Gland بارتولین) ، پایه ستون فقرات خود را (آبسه پیلونیدیال) ، در اطراف دندان (آبسه دندان) ، و در کشاله ران خود را. التهاب در اطراف یک فولیکول مو نیز می تواند منجر به تشکیل آبسه شود که به آن جوش (فورونکل) می نامند.

عوامل خطر برای آبسه مقعدی همان هایی هستند که باید از آنها پرهیز کنید.
کولیت
دیابت
بیماری لگن
بیماری التهابی روده
انجام رابطه جنسی مقعدی
کمردرد و انجام کارهای سنگین
استفاده از داروهایی مانند پردنیزون
نداشتن رژیم غذایی و چاق تر شدن
آبسه مقعدی در صورت عفونت و عدم تخلیه آن لازم است حتما توسط پزشک متخصص در این زمینه تخلیه شود. پزشک ترجیح می دهد با بهره گیری از بی حسی یا بیهوشی عمومی عفونت ایجاد شده را تخلیه می کند تا از شدت درد بیمار کاسته شود. پس از درمان لازم است همراه با مصرف چرک خشک کن های تزریقی و خوراکی،روزی 3 یا 4 مرتبه به مدت 20 دقیقه در لگن آب گرم حاوی بتادین بنشینید تا از عفونت مجدد زخم جلوگیری شود. در ضمن سایر دارو های مورد نیاز پس از تخلیهی آبسه شامل داروهای ضد قارچ و مسهل است زیرا یبوست بیماری را تشدید می کند و لازم است مدفوع به طور کامل از بدن بیمار خارج شود تا از عود مجدد عفونت جلوگیری شود. همچنین جهت کاهش درد آبسه مقعدی پس از تخلیه استفاده از صفحه های گرم کننده و کمپرس آب گرم و یا مصرف مسکن موثر است.
دوره نقاهت پس از جراحی آبسه را بین ۲ روز تا ۲ ماه در نظر می گیریم. بسته به عمق و نوع آبسه و این که همراه با کیست یا فیستول مقعد باشد یا خیر متفاوت است. معمولا بعد از لیزر آبسه مقعدی؛ بیمار در سریعترین حالت به وضعیت نرمال و عادی برمی گردد و دوره نقاهت بسیار کوتاهتری نسبت به جراحی باز و سنتی خواهد داشت. همچنین سرعت ترمیم زخم در افراد مختلف متفاوت است و مسلما در دوره نقاهت پس از جراحی آبسه موثر خواهد بود.
لیزر چه نقشی دردرمان بیماری های نشیمنگاه داشته و چه مزایایی نسبت به جراحی سنتی دارد :
نیازی به بستری در بیمارستان و گرفتن بیهوشی عمومی یا بی حسی نخاعی که یکی از علل ترس بیماران است نداشته و متعاقب آن نیازی به استراحت چند روزه در منزل که از ضروریات جراحی سنتی می باشد، نیست. بیمار از روز بعد از عمل میتواند به سرکار خود بازگردد زیرا بیهوشی نگرفته و درد زیادی بعد از عمل ندارد.
جالب است بدانید نیازی به پانسمان داخلی (توپی یا تامپون) ندارد که معمولا در جراحی سنتی اجباری بوده و خارج کردن آن بسیار دردناک است.
باید بدانید جراحی لیزر معمولا در مطب انجام می شود و بیمار بعد از عمل مرخص و می تواند با خیال راحت تغذیه معمولی و دفع مدفوع داشته باشد در حالی که در جراحی سنتی اصل برعدم تغذیه حداقل برای 24 ساعت وسپس تغذیه با سوپ برای به تاخیر انداختن دفع برای مدت چند روزمی باشد.
درد و خونریزی بعد از عمل با لیزر نسبت به جراحی سنتی بسیارکمتر است. همچنین، میزان عود نیز کمتر می باشد.
از خواب و استراحت کافی برخوردار شوید تا آبسه به طور کامل بهبود یابد.
مقدار زیادی مایعات مصرف کنید.
روزی 20 دقیقه از حمام نشیمنگاهی استفاده کنید. (حمام سیتز به حمامی گفته می شود که در تشت مقداری آب نه سرد ونه گرم به همراه نمک یا جوش شیرین ریخته و به مدت 20 دقیقه در آن بنشینید به طوری که ناحیه نشیمنگاهی کامل در آب باشد.)
از غذاهای حاوی فیبر و سبزیجات استفاده کنید تا در اجابت مزاج مشکلی نداشته باشید.
پس از اجابت مزاج از دستمال های پاکیزه و مرطوب استفاده نمایید.
ناحیه مقعد را با آب وصابون شسته و خشک نمایید تا فرایند بهبود شما سرعت یابد.
داروهایی که پزشک برای شما تجویز کرده را به موقع و کامل استفاده کنید.
میزان موفقیت درمان لیزر کیست پیلونیدی تنها دلیلی نیست که این روش نسبت به جراحی های سنتی سودمند است. همچنین مفید است زیرا زمان بهبودی معمولاً کوتاه تر و آسان تر است.
اقامت یک روزه بیمارستان تنها چیزی است که به طور معمول برای این نوع درمان مورد نیاز است. بیمار ممکن است یک شبه در بیمارستان بماند یا ممکن است همان روز پس از یک دوره مشاهده کوتاه در بهبودی مرخص شود.
جراحی لیزر یکی از امیدوارکننده ترین درمان ها برای کیست های پیلونیدیال است. تحقیقات نشان داده است که این رویکرد برای تمیز کردن و بستن یک سینوس پیلونیدی نتایج درازمدت بهتری نسبت به درمان های جراحی سنتی دارد. لطفا هر گونه سوال در مورد این روش حداقل تهاجمی در نظرات را ترک کنید.
تغذیه برای سلامتی مهم است. یک رژیم غذایی ناسالم می تواند به متابولیسم شما آسیب برساند، باعث افزایش وزن و حتی به اندام هایی مانند قلب و کبد شما شود. اما آنچه می خورید بر اندام دیگری نیز تأثیر می گذارد - پوست شما. همانطور که دانشمندان در مورد رژیم غذایی و بدن بیشتر می آموزند، به طور فزاینده ای مشخص می شود که آنچه می خورید می تواند به طور قابل توجهی بر سلامت و پیری پوست شما تأثیر بگذارد.
ماهی های چرب مانند سالمون، ماهی خال خالی و شاه ماهی، غذاهای عالی برای داشتن پوستی سالم هستند. آنها منابع غنی اسیدهای چرب امگا 3 هستند که برای حفظ سلامت پوست مهم هستند. اسیدهای چرب امگا 3 برای کمک به ضخیم، انعطاف پذیری و مرطوب نگه داشتن پوست ضروری هستند. در واقع، کمبود اسید چرب امگا 3 می تواند باعث خشکی پوست شود.
آووکادو سرشار از چربی های سالم است. این چربی ها برای بسیاری از عملکردها در بدن شما مفید هستند. دریافت کافی از این چربی ها برای کمک به انعطاف پذیری و مرطوب نگه داشتن پوست ضروری است. یک مطالعه شامل بیش از 700 زن نشان داد که مصرف زیاد چربی کل - به ویژه انواع چربی های سالم موجود در آووکادو - با پوستی انعطاف پذیرتر و لطیف مرتبط است. شواهد اولیه همچنین نشان می دهد که آووکادو حاوی ترکیباتی است که ممکن است به محافظت از پوست شما در برابر آسیب های خورشید کمک کند. آسیب UV به پوست شما می تواند باعث چین و چروک و سایر علائم پیری شود
گردو ویژگی های زیادی دارد که آن را به یک غذای عالی برای داشتن پوستی سالم تبدیل می کند. آنها منبع خوبی از اسیدهای چرب ضروری هستند، چربی هایی که بدن شما نمی تواند آن ها را بسازد. در واقع، آنها نسبت به سایر آجیل ها از نظر اسیدهای چرب امگا 3 و امگا 6 غنی تر هستند. رژیم غذایی بیش از حد سرشار از چربی های امگا 6 ممکن است باعث التهاب شود، از جمله شرایط التهابی پوست شما مانند پسوریازیس. از سوی دیگر، چربی های امگا 3 باعث کاهش التهاب در بدن شما - از جمله در پوست می شود. در حالی که اسیدهای چرب امگا 6 در رژیم غذایی غربی فراوان هستند، منابع اسیدهای چرب امگا 3 نادر هستند.
به طور کلی، آجیل و دانه ها منابع خوبی از مواد مغذی تقویت کننده پوست هستند. تخمه آفتابگردان یک نمونه عالی است. یک اونس (28 گرم) تخمه آفتابگردان 49 درصد DV برای ویتامین E، 41 درصد DV برای سلنیوم، 14 درصد DV برای روی، و 5.5 گرم پروتئین دارد.
بتاکاروتن یک ماده مغذی است که در گیاهان یافت می شود. به عنوان پروویتامین A عمل می کند، به این معنی که می تواند در بدن شما به ویتامین A تبدیل شود. بتا کاروتن در پرتقال و سبزیجاتی مانند هویج، اسفناج و سیب زمینی شیرین یافت می شود. کاروتنوئیدهایی مانند بتا کاروتن با عمل به عنوان یک ضد آفتاب طبیعی به حفظ سلامت پوست شما کمک می کند. هنگامی که مصرف می شود، این آنتی اکسیدان به پوست شما وارد می شود و به محافظت از سلول های پوست شما در برابر قرار گرفتن در معرض نور خورشید کمک می کند. این ممکن است به جلوگیری از آفتاب سوختگی، مرگ سلولی و پوست خشک و چروکیده کمک کند.
بروکلی سرشار از بسیاری از ویتامین ها و مواد معدنی مهم برای سلامت پوست از جمله روی، ویتامین A و ویتامین C است. همچنین حاوی لوتئین است، یک کاروتنوئید که مانند بتا کاروتن عمل می کند. لوتئین به محافظت از پوست شما در برابر آسیب اکسیداتیو کمک می کند، که می تواند باعث خشکی و چروک شدن پوست شما شود. اما گلهای کلم بروکلی دارای ترکیب خاصی به نام سولفورافان هستند که دارای مزایای بالقوه چشمگیری است. حتی ممکن است اثرات ضد سرطانی از جمله بر روی برخی از انواع سرطان پوست داشته باشد.
انگور قرمز به دلیل داشتن رسوراترول، ترکیبی که از پوست انگور قرمز به دست می آید، مشهور است. رسوراترول با طیف گسترده ای از فواید سلامتی شناخته می شود که از جمله آنها می توان به کاهش اثرات پیری اشاره کرد. مطالعات لوله آزمایش نشان میدهد که ممکن است به کاهش تولید رادیکالهای آزاد مضر کمک کند که به سلولهای پوست آسیب میرسانند و باعث علائم پیری میشوند. آنچه می خورید می تواند به طور قابل توجهی بر سلامت پوست شما تأثیر بگذارد. مطمئن شوید که به اندازه کافی مواد مغذی ضروری برای محافظت از پوست خود دریافت می کنید. غذاهای موجود در این لیست گزینه های عالی برای حفظ پوست سالم، قوی و جذاب هستند
جوانسازی پوست با لیزر - همچنین به عنوان فتوفیشیال شناخته می شود - از لیزر، نور پالسی شدید (IPL) یا انرژی فرکانس رادیویی برای تحریک التیام، چرخش سلولی و بازسازی سلولی استفاده می کند. در طول درمان، متخصص زیبایی شما دستگاه دستی سیستم را بر روی ناحیه درمان شما حرکت می دهد. امواج انرژی به سطح پوست شما نفوذ می کند و لایه های عمیق تر را هدف قرار می دهد. با گذشت زمان، سلولهای قدیمی خسته پوست از بین میروند، در حالی که سلولهای جدید تازه شروع به بالا آمدن سطح میکنند. به علاوه، درمانهای جوانسازی پوست با لیزر حتی رشد کلاژن و بافت فیبر الاستیک را تحریک میکنند، بنابراین پوستی صافتر، سفتتر و جوانتر خواهید داشت.
جوانسازی پوست با لیزر برای درمان حوزه ای از مشکلات پوستی که می تواند باعث ایجاد احساس ناراحتی در شما شود، ایده آل است. این نوع درمان انقلابی می تواند به موارد زیر کمک کند:
چند هفته طول می کشد تا بدن شما از شر سلول های قدیمی خلاص شود و پوست جدید بدرخشد. اکثر زنان در عرض 3-2 هفته پس از درمان متوجه بهبود چشمگیر می شوند. با هر حالت صورت که انجام می دهید خطوط و چین و چروک در سراسر صورت ایجاد می شود. بخشی از دلیل ایجاد چین و چروک این است که به تدریج کلاژن و الاستین سفت کننده پوست را از دست می دهید. اما علائم پیری به دلیل انقباضات عضلانی نیز ظاهر میشود، بهویژه زمانی که ماهیچههای صورت شما نزدیکتر به سطح پوست شما شروع به کار میکنند و آن لایه چربی را از دست میدهید.
بوتاکس یک محلول مورد تایید FDA است که از سویه ای از سم بوتولینوم به دست می آید. پس از تزریق، بوتاکس بلافاصله شروع به مسدود کردن فعالیت عصبی در ماهیچه های شما می کند و اثرات انقباض و انقباض آنها را به حداقل می رساند. این به پوست شما اجازه می دهد تا صاف شود، ظاهر چین و چروک را کاهش می دهد و به طور همزمان از علائم بیشتر پیری جلوگیری می کند. بوتاکس برای صاف کردن خطوط و چین و چروک های ایجاد شده در اطراف چشم و دهان ایده آل است. درمان بوتاکس شما می تواند ظاهر موارد زیر را به حداقل برساند:
بوتاکس یک راه حل موقت ضد پیری است، اما نتایج مطمئنا طولانی مدت است. تا چهار ماه می توانید پوستی صاف و جوان تر داشته باشید. در برخی موارد، مانند اگر خطوط ظریف تری دارید، نتایج بوتاکس شما ممکن است طولانی تر بماند.
درمان HydraFacial یک روش هیدرودرم ابریژن است که پاکسازی، لایه برداری، استخراج، آبرسانی و محافظت آنتی اکسیدانی را به طور همزمان ترکیب می کند و در نتیجه پوستی شفاف تر، زیباتر و بدون ناراحتی یا از کار افتادگی ایجاد می کند. مانند میکرودرم ابریژن، ابزاری به لایه برداری پوست و حذف ناخالصی ها کمک می کند، اما بدون استفاده از کریستال ها یا مواد شیمیایی ساینده برای این کار. از مکش مانند جاروبرقی استفاده می کند تا از شر پوست مرده، منافذ مسدود شده خلاص شود و پوست جدید درخشان تری نشان دهد. تفاوت در این است که سرم های پاک کننده، آبرسان و مرطوب کننده در طی این فرآیند روی پوست اعمال می شوند.
هیدراتاسیون پایه و اساس پوستی سالم و درخشان است. ثابت شده است که تحریک پوست باعث افزایش علائم پیری می شود. درمان HydraFacial برای انواع پوست طراحی شده است. حتی حساس ترین پوست ها به راحتی درمان HydraFacial را تحمل می کنند. متخصص زیبایی پزشکی ما ممکن است سرم های درمانی خاصی را انتخاب کند و/یا درمان شما را برای شرایط و نیازهای منحصر به فرد پوست شما توصیه کند. درمان HydraFacial سلول های مرده پوست را از بین می برد و ناخالصی ها را استخراج می کند و همزمان پوست جدید را با سرم های پاک کننده، آبرسان و مرطوب کننده شستشو می دهد. درمان تسکین دهنده، طراوت بخش، غیر تحریک کننده و بلافاصله موثر است. سرم های HydraFacial برای هدف قرار دادن برخی مشکلات پوستی طراحی شده اند تا به سلامت پوست در طولانی مدت کمک کنند.
HydraFacials با هدف بهبود سلامت پوست در طولانی مدت، نتایج فوری و قابل توجهی را بدون وقفه یا تحریک ارائه می دهد.
HydraFacial با استفاده از یک ابزار پاککننده، تمام سلولهای مرده پوست و مواد زائد مانند آرایش را از بین میبرد. همچنین به باز کردن منافذ پوست کمک می کند - اولین قدم برای افزایش رطوبت پوست.
لایهبرداری اسیدی ما از این جهت متفاوت است که باعث نیش زدن یا احساس ناراحتی در شما نمیشود. لایه برداری اسیدی روی پوست شما به اندازه ای ملایم است که مورد توجه قرار نگیرد. برخی ممکن است ضعیف ترین سوزن سوزن را احساس کنند، اما باعث ناراحتی نمی شود.
یکی از جذاب ترین بخش های درمان، مرحله استخراج است. این نوع استخراج از نازلی استفاده میکند که به عنوان خلاء عمل میکند و لوله را از منافذ مسدود شده شما خارج میکند. برخلاف روش های سنتی صورت، ما از کشیدن دستی برای گزینه ای کمتر دردناک و تحریک کننده خودداری می کنیم. در این مرحله از HydraFacial شما، متخصص زیبایی ما یک گرداب کشی مفصل انجام می دهد.
ابزار دیگری که در طول HydraFacial شما استفاده می شود ابزار گرداب فیوژن نام دارد. این ابزار یک سرم کلاژن و آنتی اکسیدان را روی پوست اعمال می کند تا رطوبت و الاستیسیته را افزایش دهد. معمولاً سرمها میتوانند احساس سوزش را در صورت ایجاد کنند. با این حال، سرم ما برای ارتقای سلامتی در داخل و روی پوست شما طراحی شده است و تمام احتمال قرمزی و تحریک را پشت سر می گذارد. پس از درمان هیدرافیشیال، ممکن است در ناحیه درمان احساس گزگز داشته باشید. این احساسات معمولاً در عرض چند ساعت فروکش می کنند. پوست شما ممکن است بعد از HydraFacial دچار سوزش، سفتی یا قرمزی موقت شود. اینها همه واکنشهای طبیعی هستند که بسته به حساسیت پوست معمولاً ظرف ۷۲ ساعت برطرف میشوند.
پوست بعد از درمان HydraFacial شما بیشتر مستعد آفتاب سوختگی و آسیب های ناشی از نور خورشید است. از قرار گرفتن بیش از حد در معرض نور خورشید خودداری کنید و حداقل از کرم ضد آفتاب با SPF 40 استفاده کنید. احتمالاً بلافاصله پس از درمان HydraFacial خود نتایج را مشاهده خواهید کرد و پوست شما ممکن است برای یک تا چهار هفته با مراقبت های خانگی مناسب برای حفظ نتایج درمان احساس صاف و هیدراته کند. بسیاری از مشتریان گزارش می دهند که پس از تنها یک بار درمان، شاهد پالایش پوست قابل مشاهده و رنگ پوستی یکنواخت و درخشان تر هستند. نتایج صاف و هیدراتاسیون ممکن است 5 تا 7 روز یا بیشتر باقی بماند.
مراقبت از پوست خوب با یک سبک زندگی سالم پشتیبانی می شود. با پیروی از این توصیه ها سلامت پوست خود را بعد از HydraFacial حفظ کنید:
دکتر آرمیتا آقاپور با سالها سابقه در زمینه زیبایی و جوان سازی یکی از بهترین و شناخته شده ترین پزشکان زیبایی در تهران هستند. ایشان پس از پایان تحصیلات خود در رشته پزشکی دانشگاه شیراز و گذراندن دوره های پوست و مو و زیبایی و اخذ سرتیفیکیت متعدد از شرکتها و مراکز آموزشی معتبر در زمینه انواع لیزر و جراحیهای سرپایی و تزریقات زیبایی آماده ارائه خدمات به مراجعین محترم می باشند.
دکتر آرمیتا آقاپور با سالها سابقه در زمینه زیبایی و جوان سازی یکی از بهترین و شناخته شده ترین پزشکان زیبایی در تهران هستند.
دکتر آرمیتا آقاپور پزشک پوست و مو و یکی از بهترین پزشکان در حوزه زیبایی و جوانسازی پوست و لیزر بدن هستند.
در حوزه جوان سازی و زیبایی و لیزر و استفاده از جدیدترین و پیشرفته ترین دستگاه ها بهترین و کامل ترین شیوه درمان را برای هر بیمار استفاده می کنند.
منبع: https://dr-aghapour.com/

مزوتراپی کلمه ای است که از دو کلمه لاتین "meso" و "therapy" گرفته شده است. مزوتراپی که در لغت به معنای «درمان متوسط» است، نوعی درمان زیبایی است. این روشی است که بر روی لایه میانی پوست با استفاده از سوزن به عنوان روشی مشابه طب سوزنی انجام می شود. فرآیند تزریق آمینو اسیدها، مواد معدنی، آنزیم ها و ویتامین ها به لایه میانی پوست با کمک سوزن (گاهی به تنهایی یا مخلوط با یکدیگر)، مزوتراپی نامیده می شود. از نظر قانونی، مزوتراپی را می توان برای همه افراد سالم بالای 18 سال اعمال کرد. با این حال، افرادی هستند که شرایطی دارند که مزوتراپی را نمی توان در آنها اعمال کرد یا شرایطی دارند که مانع از اعمال آن می شود. مزوتراپی کاربرد و حوزه کاربرد بسیار وسیعی دارد. عوامل مختلفی مانند وضعیت سلامتی، سن، ویژگیهای فیزیکی و نیاز فرد، شرایطی هستند که محتوای تزریقی را با استفاده از میکرواینجکشن تغییر میدهند. از این رو درمان ها به صورت جداگانه انجام می شود. مزوتراپی با استفاده از سوزن های بسیار ظریف و تزریق محلول های مخصوص به لایه میانی پوست در ناحیه مربوطه انجام می شود. این یک درمان برای آسیب های پوستی و تنظیم گردش خون ضعیف است. محتوای محلول ها به محل مصرف، هدف مصرف، سن فرد و بسیاری از عوامل دیگر مانند مواد مورد نیاز فرد (ویتامین های شخصی، اسیدهای آمینه و مواد معدنی) بستگی دارد.
قبل از استفاده از مزوتراپی، ابتدا معاینه فیزیکی انجام می شود. پس از معاینه فیزیکی بیمار، تشخیص قطعی در مورد هر ناراحتی بیمار داده می شود. پس از نهایی شدن، می توان یک کرم بی حس کننده را در ناحیه اعمال بر روی فرد اعمال کرد. برای هر بیمار از سوزنهای یکبار مصرف استفاده میشود و محلولهایی که برای بیمار مناسب تشخیص داده میشود روی آن ناحیه اعمال میشود. گاهی اوقات می توان آن را با استفاده از یک تفنگ مکانیکی اعمال کرد تا فرآیند تزریق در ناحیه ای که اغلب در آن اعمال می شود آسان شود. تزریق زاویه دار توسط پزشک به لایه میانی پوست در ناحیه ای که نیاز به درمان است انجام می شود. مقدار بسیار کمی از محلول به این ناحیه تزریق می شود. جلسات مزوتراپی بیشتری را می توان با توجه به نیاز ناحیه خاصی از پوست انجام داد. این یک روش درمانی سرپایی است که پس از استفاده نیازی به پانسمان ندارد. در صورت عدم بروز عوارض جانبی، بیمار به راحتی می تواند پس از استفاده به زندگی عادی خود ادامه دهد. بسته به روش تزریق، سه نوع مزوتراپی متفاوت وجود دارد. سه نوع مختلف عبارتند از: مزوتراپی نقطه به نقطه، مزوتراپی پوست فوقانی و مزوتراپی جامع. علاوه بر این، مزوتراپی با توجه به حوزه کاربرد به انواع مختلفی مانند مزوتراپی مو، مزولیفتینگ و مزوتراپی بدن تقسیم می شود. مزوتراپی یکی از روش های بسیار محبوب زیبایی است. قبل از انجام فرآیند مزوتراپی، نیاز، سن و وضعیت سلامتی فرد بررسی می شود که بر اساس آن مواد مناسبی مانند اسیدهای آمینه، آنزیم ها، هورمون ها، مواد معدنی، ویتامین ها، آنتی اکسیدان ها و اسید هیالورونیک تهیه می شود. این مواد آماده شده با فرآیند مزوتراپی بر روی پوست مورد نیاز قرار می گیرند. این مواد که بر روی بافت پوست اعمال می شوند، ساختارهایی به نام کلاژن و الاستین را تحریک می کنند که پوست را زنده و سفت نگه می دارند. این ساختارهای تحریک شده باعث تسریع گردش خون در ناحیه اعمال شده و تنظیم پاسخ ایمنی و گردش خون در سیستم لنفاوی می شود. همه این موارد در کنار هم باعث تجدید پوست می شوند. بافت زیر جلدی ترمیم می شود و به این ترتیب بافت های شل شده سفتی قدیمی خود را به دست می آورند و جوان سازی می شود. نتایج و میزان موفقیت بسته به عواملی مانند تعداد جلسات، نسبت صحیح مواد تزریقی و خود شخص متفاوت است. مزوتراپی را می توان برای افراد بالای 18 سال، بسته به منطقه مورد درمان و وضعیت سلامتی افراد، اعمال کرد. مناسب بودن فرد با غربالگری سلامت مشخص می شود.
مزوتراپی یک روش درمانی است که با توجه به ناحیه کاربرد، فواید بسیاری را به طرق مختلف ارائه می دهد. بسیاری از مشکلات مانند ترک، چین و چروک، لکه های خورشیدی، لکه های پوستی، مشکلات پوستی، چاق شدن ناحیه ای، سلولیت در نواحی استفاده را از بین می برد. این یک روش درمانی است که به ویژه برای افراد مبتلا به طاسی و مشکلات مو مانند آلوپسی که به عنوان یک مشکل ریزش مو در بین عموم شناخته می شود، استفاده می شود. باعث رشد مو در ناحیه طاس می شود. درد حاد یا مزمن را در هر قسمت از بدن شما تسکین می دهد. به ویژه می تواند برای برخی از مشکلات عروقی و آسیب هایی که هنگام انجام ورزش رخ می دهد مفید باشد.
استفاده از مزوتراپی مانند هر عمل پزشکی دارای عوارض جانبی است. عوارض جانبی که پس از استفاده از مزوتراپی رخ می دهد معمولاً طولانی نمی ماند. بروز عوارض جانبی از فردی به فرد دیگر متفاوت است. برخی از بیماران هیچ گونه عوارض جانبی را تجربه نمی کنند. برخی از داروهایی که در حین مزوتراپی استفاده می شوند می توانند باعث واکنش های آلرژیک در افراد شوند. به منظور جلوگیری از واکنش های آلرژیک، واکنش های پوستی باید با استفاده از دارو در قسمت کوچکی از سطح پوست دقیقاً 24 ساعت قبل از مزوتراپی کنترل شود. عوارضی که بعد از مزوتراپی قابل مشاهده است به شرح زیر است:
واکنش هایی مانند بثورات پوستی و جوش ممکن است در افرادی که پوست بسیار حساس دارند دیده شود. ممکن است اسکارهای تیره در ناحیه کاربرد مزوتراپی وجود داشته باشد. پس از انجام مزوتراپی مواردی وجود دارد که باید به آنها توجه کرد. فردی که تحت مزوتراپی قرار می گیرد قطعاً نباید قبل و بعد از مصرف از هیچ داروی رقیق کننده خون مانند آسپرین استفاده کند. در 10 تا 15 ساعت اول پس از استفاده از مزوتراپی، نباید آب به ناحیه مورد استفاده قرار گیرد. لباس های تنگ مانند شلوار جین تنگ نباید بعد از استفاده از آن استفاده شود زیرا می تواند بر گردش خون تاثیر بگذارد. در دو روز اول پس از استفاده از مزوتراپی، فرد نباید از لحاظ فیزیکی به خود فشار بیاورد. در 10 تا 15 ساعت اول پس از مزوتراپی نباید از آرایش روی پوست استفاده کرد. قبل و بعد از مزوتراپی نباید از داروهای ضد التهابی استفاده کرد. حتما باید قبل و بعد از مزوتراپی مواد غذایی سالم مصرف کنید. الکل، کافئین، سیگار و غذاهای پر پروتئین نباید مصرف شود. به منظور جلوگیری از تورم، کبودی و قرمزی در ناحیه استعمال، استفاده سرد روی و اطراف آن انجام شود. کمپرس چای بابونه سرد یا ژل سرد برای این فرآیند کافی است. ناحیه ای که مزوتراپی در آن اعمال می شود نباید خراشیده شود. هیچ فشاری نباید به ناحیه مربوطه وارد شود. برای جلوگیری از عفونت تا حد امکان نباید آن ناحیه را لمس کرد. قبل از دست زدن به محل مورد نظر، دست ها باید شسته شوند. تمام توصیه های ارائه شده توسط پزشک باید در نظر گرفته شود و بدون از قلم انداختن رعایت شود. روش مزوتراپی حتما باید توسط پزشک متخصص انجام شود. همکاری با یک کلینیک معتبر و با تجربه بسیار مهم است. مزوتراپی مطمئناً نباید در هیچ کلینیکی که هیچ آموزشی ندارد و مجاز به استفاده از داروهای مزوتراپی نیست انجام شود.
مزوتراپی در شرایط خاصی توصیه نمی شود. این شرایط به شرح زیر است:
کاربرد مزوتراپی به مقدار کمی از دارو که با استفاده از روش میکرواینجکشن اعمال می شود، اجازه می دهد تا مستقیماً با ناحیه مورد نظر روی پوست تماس پیدا کند. این مشکل به صورت موضعی بدون ایجاد اثرات سیستمیک که بر کل بدن تأثیر می گذارد، حل می شود. درمان حداکثر سود را ارائه می دهد.
این یک روش مزوتراپی است که با استفاده از دستگاه های اولتراسونیک برای افرادی که به روش مزوتراپی با استفاده از سوزن حساس هستند انجام می شود. دستگاه اولتراسونیک مخلوط دارو را بدون استفاده از سوزن به پوست منتقل می کند. دستگاه اولتراسونیک به غشای سلولی که معمولاً نیمه تراوا است اجازه می دهد تا برای مدت کوتاهی کاملاً نفوذپذیر شود. غشای سلولی که کاملاً نفوذپذیر می شود، مایع منتقل شده را با بردن آن به داخل سلول جذب می کند. مزوتراپی بدون سوزن برای درمان مو، افزایش تعادل رطوبت در پوست و مو، سفت کردن بدن، کاهش چین و چروک سطح پوست و جوانسازی صورت استفاده می شود. بر اساس نتایج تحقیق، روش مزوتراپی با سوزن نتایج موفق تری نسبت به روش های مزوتراپی بدون سوزن داشته است. موثرترین کاربرد در مزوتراپی با استفاده از سوزن انجام می شود. مزوتراپی بدون سوزن روشی است که توسط افرادی که به سوزن حساس هستند ترجیح می دهند.
مزوتراپی به عنوان یک روش تسکین درد در بیماری های دردناک کوتاه مدت و طولانی مدت مانند دردهای قاعدگی، میگرن، فیبرومیالژیا، سندرم سرویکوبراکیال، نورالژی و نقرس استفاده می شود. مزوتراپی همچنین می تواند در شرایط التهابی مانند آسیب های ورزشی، آسیب های عضلانی - تاندون، بورسیت یا میوزیت استفاده شود. درمان تجمع مایع دردناک و ملتهب در نواحی مفصلی نیز با مزوتراپی قابل انجام است. در این گونه بیماری های روماتیسمی، این بیماری ها به راحتی و به سرعت با داروهایی که مستقیماً روی آن ناحیه با میکرواینجکشن اعمال می شود، درمان می شوند. مزوتراپی برای رفع برخی از بیماری های عروقی نیز استفاده می شود. بیماری عروقی به نام واریس ناشی از اختلال گردش خون یک بیماری است که با مزوتراپی درمان می شود.
در مزولیفتینگ و مزوتراپی بدن بسیاری از بیماری های پوستی مانند لکه ها، لکه های خورشیدی، لکه های پوستی، خال های مادرزادی، آکنه، فیستول، اسکارهای آکنه، ترک های زایمان، ترک هایی که با افزایش وزن ایجاد می شوند، زونا درمان می شوند. پیری پوست صورت را برطرف می کند و باعث اصلاح رنگ پوست فرد می شود. بافت کلاژن که با افزایش سن کاهش می یابد باعث افتادگی و چین و چروک روی پوست می شود. روشهایی که بهعنوان میکرواینجکشن در مزوتراپی اعمال میشوند، ترمیم بافت کلاژن را فراهم میکنند. مزولیفتینگ یک روش بسیار موثر برای نوسازی پوست است که امروزه بسیار مورد استفاده قرار می گیرد. این روش که نقش مهمی در کاهش علائم پیری دارد بسیار موثر است. بازسازی، روشنایی، درخشندگی سالم، پر شدن پوست پس از مزولیفتینگ به طور قابل توجهی قابل مشاهده است. از آنجایی که مزولیفتینگ فرآیند جایگزینی مواد طبیعی و مورد نیاز پوست است و استفاده از آن در مقادیر بسیار کم انجام می شود، احتمال عوارض جانبی آن کم است. در حالی که مزولیفتینگ پوست را قادر می سازد رطوبت از دست رفته را به دست آورد، تولید الاستین و کلاژن طبیعی را در پوست افزایش می دهد. درست قبل از اعمال مزوتراپی روی صورت، پوست به خوبی ضد عفونی و تمیز می شود. پوست با فرآیند وارد کردن مواد مورد نیاز مانند مواد معدنی، ویتامین ها، اسیدهای آمینه، اسید هیالورونیک، آنتی اکسیدان ها به پوست بازسازی می شود. اختلال سلولیت ناشی از اختلال گردش خون پوست در مردان و زنان دیده می شود. مزوتراپی همچنین برای از بین بردن ظاهر سلولیت استفاده می شود. مایعات تزریق شده به لایه میانی پوست، گردش خون زیر پوست را تسریع می کند، گردش لنفاوی را تنظیم می کند، چربی ها را حل می کند، بافت های همبند سفت را حل می کند و به از بین بردن سلولیت کمک می کند. پس از انجام مزوتراپی، با تغذیه سالم و ورزش منظم می توان از تشکیل سلولیت جلوگیری کرد.
ظاهری شاداب، سالم و روشن به پوست مات، کدر، رنگ پریده و خسته می دهد.
مشکلات پوستی مانند تورم، کبودی و قرمزی زیر چشم را از بین می برد. چربی های ذخیره شده محلی را حل می کند. سلولیت نارنجی روی سطح پوست را از بین می برد و درمان می کند.
از بین بردن چین و چروک ناشی از پیری پوست و استفاده از حالات بیش از حد صورت را فراهم می کند.
این تضمین می کند که جای زخم روی سطح پوست، ترک های روی پوست و تمام لکه های روی سطح پوست درمان و از بین برود.
اصلاح نابرابری در رنگ پوست را فراهم می کند. تمام تفاوت های رنگ پوست مانند کک و مک را درمان می کند.
از افتادگی پوست در گردن، ناحیه دکلته و دست ها که راحت ترین نواحی با افزایش سن هستند، جلوگیری می کند و به بافت زیر جلدی اجازه می دهد حالت ارتجاعی خود را بازیابد.
پوست را با رطوبت اشباع می کند و آن را سالم، روشن، پرتر و سفت تر می کند.
باعث جوانسازی پوست می شود.
مزوتراپی به عنوان یک روش درمانی جایگزین برای لیپوساکشن استفاده می شود که برای رفع چاق شدن پا، کمر، بازو و ناحیه شکم افراد انجام می شود. استفاده از مزوتراپی باعث حل شدن بافت چربی در بافت زیر جلدی می شود. کاربرد مزوتراپی را می توان با ورزش منظم و رژیم غذایی برای دستیابی به نتایج دائمی تر پشتیبانی کرد.
دوره آموزش آنلاین مزوتراپی یک دوره مجازی کاملا کاربردی شامل چندین ساعت فیلم آموزشی می باشد که به صورت آنلاین در اختیار علاقمندان قرار می گیرد. شما پس از ثبت نام در دوره مستقیما به کلاس هدایت می شوید و به فیلم ها دستیابی پیدا می کنید. مزوتراپی یک روش درمانی موثر برای جوانسازی پوست است. به همین دلیل بیشتر مورد علاقه افراد مسن است. برای تمام سوالات خود در مورد مزولیفتینگ می توانید با ما تماس بگیرید. مزوتراپی روشی است که هم برای پوست و هم برای مو قابل استفاده است. مزولیفتینگ که یک روش ترمیم کننده است و با اثر سفت کننده پوست را جوان می کند برای بسیاری از افرادی که از افتادگی و چین و چروک شکایت دارند مناسب است. این روش درمانی که با تزریق مواد احیا کننده به پوست با سوزن های بسیار ظریف اعمال می شود، تفاوت های بسیار زیادی ایجاد می کند و در مدت زمان بسیار کوتاهی اثرات آن نمایان می شود. مزولیفتینگ برای هر مرد یا زنی که از علائم پیری در صورت خود رنج می برد مناسب است. این روش چروکهای تازه شروع شده ناشی از افزایش سن و اثرات مضر آفتاب را از بین میبرد و برای تمام افرادی که میخواهند حتی اندکی از شر چین و چروکهای پوست خود خلاص شوند، قابل استفاده است. مزوتراپی یک روش درمانی موثر برای جوانسازی پوست است. به همین دلیل بیشتر مورد علاقه افراد مسن است.
منبع: https://doctorbidaki.ir/
فیستولوتومی مؤثرترین درمان برای بسیاری از فیستول های مقعدی است، اگرچه معمولاً فقط برای فیستول هایی مناسب است که از بسیاری از عضلات اسفنکتر عبور نمی کنند، زیرا خطر بی اختیاری در این موارد کمتر است.
فیستول ها معمولاً در اثر جراحت یا جراحی ایجاد می شوند، همچنین ممکن است پس از عفونت منجر به التهاب شدید ایجاد شوند. شرایط التهابی روده مانند بیماری کرون و کولیت اولسراتیو نمونههایی از شرایطی هستند که منجر به تشکیل فیستول، به عنوان مثال، بین دو حلقه روده میشوند.
هیچ کدام نوع فیستول به خودی درمان پیدا نمی کنند و فرد حتما باید برای درمان فیستول مقعدی خود نزد پزشک مراجعه کند. انواع روش های درمان وجود دارند که پزشک بستگی به شرایط فرد بهترین را بر می گزیند.
این روش ها عبارتند از:
درمان فیستول با لیزر
فیستولوتومی
چسب فیبرین
پلاگین تراپی
درمان با فلپ پیشرفته
بستن مجرای فیستول بین اسفنکتریک
زمانی که ما علائم این بیماری در بدن را مشاهده کردیم و به پزشک متخصص مراجعه نمودیم، پزشک از روش های مختلف و دستگاه های مناسب برای تشخیص و البته مطمئن شدن بیماری اقدام می کند. واضح است که لیزر از جدید ترین و البته بهترین روش های درمان بیماری فیستول می باشد به دلیل مزایای بسیار زیادی که دارد بهترین راه درمان فیستول مقعدی نام گرفته است.
مزایای لیزر فیستول در مقایسه با روش جراحی چشمگیر است. این ها باعث شده تا عمل لیزر فیستول طرفدارهای جدی داشته باشد و تقریبا همه بیمارها حاضرند از لیزر برای درمان فیستول خود استفاده کنند تا بدنشان را به زیر تیغ جراحی بسپارند. این مزایا شامل:
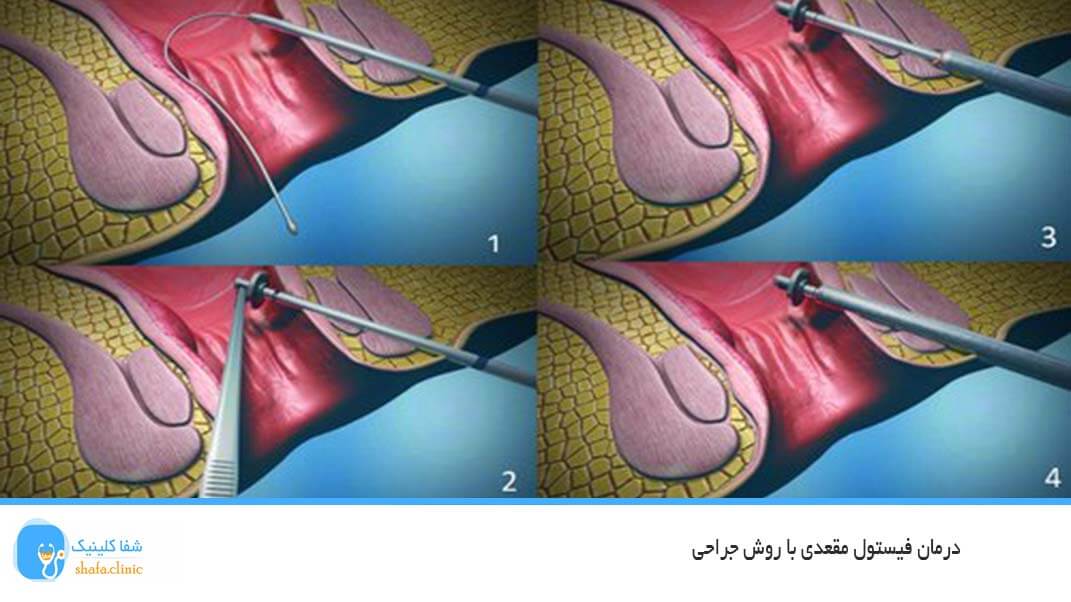
مانند هر نوع جراحی، درمان فیستول مقعدی با عمل جراحی هم با خطرات زیادی همراه است. لازم به ذکر است میزان خطر و عوارض جراحی به محل فیستول و روش عمل جراحی شما بستگی دارد. البته باید بدانید عوارض ذکر شده در زیر بعد از گذشت چند هفته و در صورت بهبودی از بین می روند.
فیستول مقعدی یا آنورکتال یک راه تونل مانند غیرطبیعی، عفونی است که از غده مقعدی عفونی تشکیل می شود. گاهی اوقات فیستول مقعدی مسیر خود را از یک غده داخلی به سمت خارج از پوست اطراف مقعد حرکت می کند. روی پوست، این جوش مانند یک جوش باز به نظر می رسد.
فیستول می تواند دردناک و ترسناک باشد و ممکن است زندگی روزمره را تحت تاثیر قرار دهد، به خصوص اگر فرد در استفاده از حمام مشکل داشته باشد. همکاری با یک جراح که تجربه قابل توجهی در درمان فیستول دارد و پرسیدن سوالاتی در مورد بهترین گزینه های درمان جراحی برای اهداف سلامتی افراد بسیار مهم است.
علائم فیستول مقعدی می تواند شامل موارد زیر باشد:
فیستول مقعدی معمولاً نیاز به جراحی دارد زیرا اگر درمان نشود به ندرت بهبود می یابد.
گزینه های اصلی عبارتند از:
فیستولوتومی - روشی که شامل بریدن تمام طول فیستول است تا به صورت اسکار صاف بهبود یابد.
روشهای seton - جایی که یک تکه نخ جراحی به نام ستون در فیستول قرار داده میشود و برای چند هفته در آنجا رها میشود تا به بهبود آن کمک کند قبل از اینکه روش دیگری برای درمان آن انجام شود.
همه روش ها مزایا و خطرات مختلفی دارند. می توانید این موضوع را با جراح در میان بگذارید.
بسیاری از افراد پس از جراحی نیازی به ماندن یک شبه در بیمارستان ندارند، اگرچه برخی ممکن است نیاز داشته باشند چند روز در بیمارستان بمانند.
روش درمانی با دارو، برای بیمار کم هزینه و بی خطر است.بهتر است بدانید متأسفانه درمان دارویی، برای این رفع این بیماری وجود ندارد. فیستول مقعدی با جراحی سنتی و لیزر قابل درمان است. برای کاهش علائم بیماری، از داروهای آنتی بیوتیک و ضد التهاب تجویز شده توسط پزشک، استفاده می شود. مصرف داروهای آنتی بیوتیک برای از بین بردن عفونت فیستول مفید است. مصرف آنتی بیوتیک ها درصد موفقیت جراحی را بالا می برد. داروهای مسکنی که کدئین ندارند، برای کاهش درد بیماری و داروهای ضد التهاب، برای رفع التهاب مفید است.
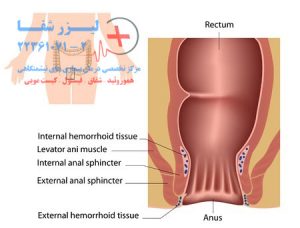
هموروئید (هموروئید هموروئید) یا «پول»، تودههایی هستند که در داخل و اطراف مقعد (گذرگاه پشتی) ایجاد میشوند. آنها بسیار رایج هستند.
بواسیر گاهی اوقات به عنوان "وریدهای واریسی" مقعد توصیف می شود. آنها زمانی اتفاق میافتند که در کنار کانال مقعد ضعفی وجود داشته باشد که منجر به ضخیم شدن پوشش داخلی آن میشود و سپس سیاهرگها میتوانند بزرگ شده و تبدیل به هموروئید شوند و علائمی مانند خونریزی، درد و ناراحتی ایجاد کنند.
بواسیر ممکن است فقط در داخل (هموروئید داخلی) یا خارج (بواسیر خارجی) مقعد باشد. بواسیر داخلی بزرگ ممکن است به خارج از مقعد (پرولپس) بیرون بزند.
در حدود 40 درصد از افراد مبتلا به هموروئید پاتولوژیک علائم قابل توجهی وجود ندارد.هموروئیدهای داخلی و خارجی ممکن است متفاوت ظاهر شوند. با این حال، بسیاری از مردم ممکن است ترکیبی از این دو را داشته باشند.خونریزی به اندازه ای که باعث کم خونی شود،معمولا نادر است، و خونریزی تهدید کننده زندگی حتی نادرتر است.
اگر هموروئید خارجی ترومبوز نشود، ممکن است مشکلات کمی ایجاد کند. با این حال، هنگامی که ترومبوز می شود، هموروئید ممکن است بسیار دردناک باشد. با این وجود، این درد معمولاً طی دو تا سه روز برطرف میشود. با این حال، تورم ممکن است چند هفته طول بکشد تا ناپدید شود.
لیدوکائین یک بی حس کننده موضعی است که با مسدود کردن انتقال پیام های عصبی قبل از رسیدن به سیستم عصبی مرکزی، کانال کلسیم را مسدود می کند. در نتیجه بیمار هیچ دردی احساس نمی کند. علاوه بر این، این دارو ضد التهاب بوده و در درمان بواسیر مؤثر است. اگر باردار هستید یا حساسیت موضعی دارید، مصرف لیدوکائین توصیه نمی شود
بواسیر داخلی معمولاً با خونریزی مقعدی بدون درد و قرمز روشن در حین یا پس از اجابت مزاج ظاهر می شود.خون معمولاً مدفوع را میپوشاند (شرایطی که به نام هماتوشزی شناخته میشود)، روی دستمال توالت است یا به داخل کاسه توالت میچکد. خود مدفوع معمولاً رنگی است. علائم دیگر ممکن است شامل ترشحات مخاطی، توده دور مقعدی در صورت پرولاپس از طریق مقعد، خارش و بی اختیاری مدفوع باشد. بواسیر داخلی معمولاً فقط در صورتی دردناک است که ترومبوز یا نکروز شود
اگر بواسیر دارید، ممکن است هنگام اجابت مزاج متوجه خون قرمز روشن روی دستمال توالت یا داخل توالت شوید. ممکن است کمی خارش، ناراحتی یا درد در اطراف مقعد وجود داشته باشد. گاهی اوقات ممکن است یک توده قابل توجه وجود داشته باشد که از مقعد بیرون زده است
علائم خفیف ممکن است پس از چند روز بدون درمان خاصی از بین بروند. در بیشتر موارد، در صورت داشتن یبوست، پزشک اقداماتی را برای تسکین یبوست توصیه می کند.
اگر هموروئید شما باعث درد یا ناراحتی شما می شود، از پزشک یا شیمیدان خود در مورد کرم ها یا پمادهای دارویی که ممکن است علائم شما را کاهش دهند، سوال کنید.
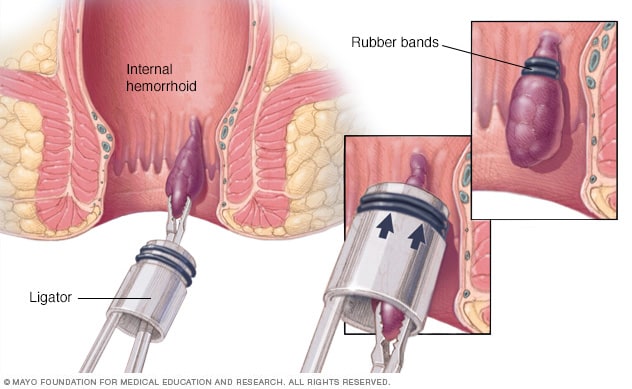
برای درمان هموروئید با حلقه،به این صورت است که پزشک با بستن حلقه دور هموروئید داخلی باعث قطع خون رسانی به هموروئید شده و در نتیجه هموروئید خشک شده و میافتد.
اسکلروتراپی هم یکی از روشهای قدیمی برای درمان سریع بواسیر خارجی است که این روش باعث کاهش سریع التهاب این بیماری میشود. اسکلروتراپی شامل تزریق نوعی ماده مخصوص در رگهای خونی بواسیر است که منجر به کوچک شدن و بهبود تورم آنها می شود. این روش بصورت سرپایی انجام می شود و انجام آن درد و ناراحتی به دنبال ندارد.
یکی از روشهای قطعی برای درمان سریع بواسیر خارجی بدون جراحی و بصورت سرپایی، استفاده از لیزر است. از مزایای درمان هموروئید با لیزر این است که در زمانی کوتاه و در کلینیک انجام می شود، بسیار رضایت بخش بوده و عوارض عمل سنتی را به دنبال ندارد. این روش به عنوان عمل سرپایی هموروئید شناخته می شود که کمتر از یک ساعت زمان می برد و نتایج آن قطعی است.
آسیب شناسی ناخوشایند هموروئید، که رگ های خونی را پر کرده است.
بالشتک های هموروئید بخشی از آناتومی طبیعی انسان هستند و تنها زمانی که تغییرات غیرطبیعی را تجربه می کنند به یک بیماری پاتولوژیک تبدیل می شوند. سه بالشتک اصلی در کانال طبیعی مقعد وجود دارد.اینها به طور کلاسیک در موقعیتهای جانبی چپ، قدامی راست و خلفی راست قرار دارند. آنها نه از شریانها و نه سیاهرگها تشکیل شدهاند، بلکه از رگهای خونی به نام سینوسی، بافت همبند، و ماهیچه صاف تشکیل شدهاند. این مجموعه از عروق خونی به شبکه هموروئیدی معروف است
علل هموروئید عبارتند از
زور زدن در هنگام اجابت مزاج
نشستن در توالت برای مدت طولانی
یبوست مزمن یا اسهال
یک رژیم غذایی کم فیبر
ضعیف شدن بافت های حمایت کننده در مقعد و راست روده که با افزایش سن اتفاق می افتد
بارداری
اغلب اجسام سنگین را بلند می کنند
حمام سیتز به طور کلی، متخصصان به افراد مبتلا به هموروئید دردناک توصیه می کنند که به مدت 15 دقیقه در آب گرم بنشینند، چند بار در روز – به خصوص پس از اجابت مزاج. دکتر لیپمن می گوید: «این یکی از بهترین درمان هاست.
اغلب می توانید درد خفیف، تورم و التهاب هموروئید را با درمان بواسیر تسکین دهید.
غذاهای پر فیبر بخورید. بیشتر میوه، سبزیجات و غلات کامل بخورید. انجام این کار مدفوع را نرم می کند و حجم آن را افزایش می دهد، که به شما کمک می کند از فشاری که می تواند علائم بواسیر موجود را بدتر کند، اجتناب کنید. فیبر را به آرامی به رژیم غذایی خود اضافه کنید تا از مشکلات گاز گرفتگی جلوگیری کنید.
از درمان های موضعی استفاده کنید. از کرم یا شیاف هموروئید بدون نسخه حاوی هیدروکورتیزون استفاده کنید یا از پدهای حاوی فندق جادوگر یا یک عامل بی حس کننده استفاده کنید.
به طور منظم در یک حمام گرم یا حمام نشسته غوطه ور شوید. ناحیه مقعد خود را دو تا سه بار در روز به مدت 10 تا 15 دقیقه در آب گرم ساده خیس کنید. یک حمام سیتز روی توالت قرار می گیرد.
مسکن های خوراکی مصرف کنید. می توانید به طور موقت از استامینوفن (تیلنول، سایرین)، آسپرین یا ایبوپروفن (Advil، Motrin IB، دیگران) برای کمک به تسکین ناراحتی خود استفاده کنید.
اگر یک لخته خون دردناک (ترومبوز) در یک هموروئید خارجی ایجاد شده باشد، پزشک شما میتواند هموروئید را حذف کند، که میتواند تسکین سریع را فراهم کند. این روش که تحت بیحسی موضعی انجام میشود، در صورتی مؤثرتر است که ظرف 72 ساعت پس از ایجاد لخته انجام شود.
به یاد داشته باشید مصرف این داروی بواسیر را باید تا انتها و به صورت منظم انجاام دهید تا بیماری شما درمان شود. پیش از اینکه این دارو را مورد استفاده قرار دهید باید دست ها و مقعد خود را به خوبی شستشو دهید و خشک کنید. از اینکه دستان خود را به بینی و چشم خود بزنید شدیدا پرهیز نمایید. اینکه شما چه مقداری از این دارو را زمان طول درمان خود استفاده کنید بسته به نوع بیماری تان دارد. در مورد این مسئله پزشک بهتر می تواند به شما مشورت های لازم را ارائه دهد.
در حال حاضر یکی از بهترین روش های درمان انواع بیماری های نشیمنگاهی,استفاده از لیزر می باشد که چند سالی است وارد ایران شده است و در این مدت کوتاه توانسته افراد زیادی را به سمت خود جلب کند که نشان دهنده کیفیت آن است.
بهتر است بدانیم در روش لیزر درمانی,به هیچ عنوان از ابزار آلات مختلف استفاده نخواهد شد و از آن طرف تا حد امکان دست در کار دخالت داده نمی شود که همین موارد باعث شده اند که احتمال انتقال عفونت یا ایجاد خطای انسانی,به صفر برسد.در روش جراحی سنتی گاهی مواقع پیش می اید که در اثر اشتباه پزشک,عضله اسفنکتر داخلی آسیب دیده و به همین خاطر فرد دچار بی اختیاری مدفوع می شود که درمانش کار وقت گیر است و برای افرادی که شاغل هستند,چندان پیشنهاد نمی شود.نکته بسیار مهم دیگری که می توانید به آن توجه داشته باشید این است که جراحی سنتی دوره نقاهت بسیار طولانی دارد که گاهی مواقع تا یک ماه هم طول خواهد کشید,به همین خاطر اگر زمان برایتان ارزش دارد و نمی خواهید وقتتان تلف شود,به سمت جراحی سنتی نروید (این زمان در درمان بواسیر با لیزر بین 1 الی 2 روز می باشد).
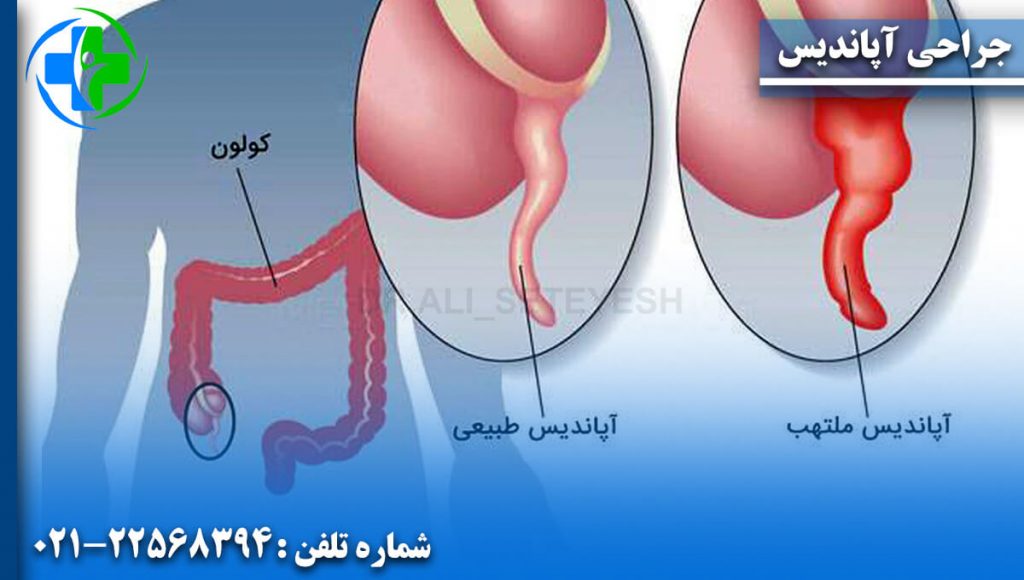
آپاندیسیت زمانی رخ می دهد که آپاندیس شما ملتهب یا عفونی شود. آپاندیس یک اندام لوله ای شکل کوچک است که به روده بزرگ متصل است. هیچ کس نمی داند هدف آپاندیس چیست - اما ما می دانیم که آپاندیسیت جدی است. یک جراح معمولا آپاندکتومی را برای برداشتن آپاندیس ناکارآمد انجام می دهد. آپاندیس ملتهب ممکن است باعث ایجاد درد شود. یا ممکن است باز شود (پارگی) و باعث درد شدید و ناگهانی شود. آپاندیس پاره شده می تواند باکتری را از طریق حفره شکمی پخش کند. این باکتری ها باعث ایجاد یک عفونت جدی و گاهی کشنده به نام پریتونیت می شوند. مشخص نیست چه چیزی باعث آپاندیسیت می شود. چیزی باعث التهاب (تحریک و تورم) یا عفونت در آپاندیس شما می شود. علل می تواند شامل موارد زیر باشد:
درد شدید شکم در سمت راست پایین شکم - جایی که آپاندیس شما قرار دارد - نشانه اصلی آپاندیسیت است. علائم اغلب به طور ناگهانی ظاهر می شوند و بدتر می شوند. آنها عبارتند از:
عمل جراحی آپاندکتومی تحت بی هوشی عمومی انجام میشود و در این حالت میتوان از تکنیک «جراحی بسته یا سوراخ کلید» یا تکنیک «باز» برای این کار استفاده کرد.
جراحی سوراخ کلید (لاپروسکوپی) روشی است که برای عمل آپاندیس از اولویت و برتری برخوردار است، زیرا در این روش دوره ریکاوری بیمار سریعتر از عمل جراحی باز است. این روش درمانی به این صورات است که ایجاد سه یا چهار برش کوچک در ناحیه شکم است. در ادامه ابزارهای خاص به شکم وارد میشوند که این ابزارها شامل موارد زیر است:
یک لوله که از طریق آن گاز به شکم بیمار پمپاژ میشود و به این ترتیب شکم باد کرده و مشاهده بهتر آپاندیس و نیز ایجاد فضای بیشتر برای جراح جهت کار امکان پذیر میشود.
یک لوله کوچک متصل به یک منبع نور و یک دوربین (لاپروسکوپ) که از طریق آن تصاویر تهیه شده از داخل شکم به یک تلویزیون برای مشاهده جراح امکان پذیر میشود.
ابزارهای جراحی مخصوص که برای خارج کردن آپاندیس استفاده میشوند.
هنگامی که آپاندیس از بدن بیمار خارج شد، شکافهای ایجاد شده بر روی شکم بخیه زده شده و در صورت استفاده از بخیه قابل جذب امکان حل شدن آن در فاصله چند روز پس از عمل جراحی وجود دارد. در غیر این صورت نیاز است که بیمار در طول 7 تا 10 روز پس از عمل جراحی برای کشیدن بخیه ها به مطب پزشک مراجعه کند.
در برخی موارد، عمل جراحی سوراخ کلید برای بیمار پیشنهاد نمیشود و لازم است در عوض از عمل جراحی باز برای بیمار استفاده شود. این عمل جراحی در شرایط زیر برای بیمار تجویز میشود:
هنگامی که آپاندیس پاره شده باشد و تودهای تشکیل داده باشد که در اصطلاح به آن توده آپاندیس گفته میشود.
هنگامی که جراح تجربه کافی برای استفاده از لاپروسکوپ برای خارج کردن آپاندیس را ندارد.
هنگامی که فرد قبلاً از عمل جراحی باز در ناحیه شکم استفاده کرده باشد.
در این موارد، عمل جراحی شامل ایجاد یک شکاف بزرگتر در ناحیه سمت راست پایین شکم بیمار برای خارج کردن آپاندیس است. هنگامی که بیمار به پریتونیت پیشرفته مبتلا شده باشد (عفونت لایه داخلی شکم) گاهی اوقات لازم است عمل جراحی با یک برش بزرگ در ناحیه وسط شکم انجام شود (لاپاروتومی).
شما علائم خود را شرح می دهید و یک معاینه فیزیکی خواهید داشت. پزشک شما ممکن است آزمایش خون را برای بررسی عفونت و درمان آپاندیس تجویز کند. همچنین ممکن است اسکن تصویربرداری داشته باشید. هر یک از این آزمایش ها می تواند علائم انسداد، التهاب یا پارگی اندام را نشان دهد:
اکثر افراد مبتلا به آپاندیسیت به جراحی به نام آپاندکتومی نیاز دارند. آپاندیس بیمار را از بین می برد. اگر آپاندیس هنوز پاره نشده باشد، جراحی از پارگی آن جلوگیری می کند و از گسترش عفونت جلوگیری می کند. قبل از جراحی، آنتی بیوتیک های داخل وریدی (IV) را برای درمان عفونت دریافت می کنید. برخی از موارد آپاندیسیت خفیف تنها با آنتی بیوتیک بهبود می یابند. پزشک شما را از نزدیک زیر نظر خواهد گرفت تا تشخیص دهد که آیا به جراحی نیاز دارید یا خیر. در صورت پارگی آپاندیس، جراحی تنها راه درمان عفونت شکمی است. در صورت نیاز به جراحی، اکثر آپاندکتومی ها به روش لاپاراسکوپی انجام می شود. روش های لاپاراسکوپی با یک اسکوپ از طریق برش های کوچک انجام می شود. این روش کم تهاجمی به شما کمک میکند سریعتر و با درد کمتر بهبود پیدا کنید. در صورت پارگی آپاندیس ممکن است به جراحی بزرگ شکم (لاپاروتومی) نیاز داشته باشید. اگر درمان نشود، آپاندیس بیمار ممکن است پاره شود. ترکیدن آپاندیس می تواند باعث عفونت شود که می تواند منجر به بیماری جدی و حتی مرگ شود.
آبسه: ممکن است یک آبسه آپاندیکول یا یک پاکت چرک عفونی ایجاد کنید. ارائه دهنده مراقبت های بهداشتی شما لوله های تخلیه را در شکم شما قرار می دهد. این لوله ها قبل از جراحی مایع آبسه را خارج می کنند. فرآیند زهکشی ممکن است یک هفته یا بیشتر طول بکشد. در این مدت برای مبارزه با عفونت آنتی بیوتیک مصرف می کنید. پس از از بین رفتن آبسه، برای برداشتن آپاندیس تحت عمل جراحی قرار خواهید گرفت.
عفونت شکمی: پریتونیت می تواند تهدید کننده زندگی باشد اگر عفونت در سراسر شکم پخش شود. جراحی شکم (لاپاراتومی) آپاندیس پاره شده را برداشته و عفونت را درمان می کند.
سپسیس: باکتری های آپاندیس پاره شده می توانند وارد جریان خون شما شوند. اگر این اتفاق بیفتد، می تواند باعث یک بیماری جدی به نام سپسیس شود. سپسیس باعث التهاب گسترده در بسیاری از اندام های شما می شود. می تواند کشنده باشد. نیاز به درمان بیمارستانی با آنتی بیوتیک های قوی دارد.
برداشتن آپاندیس تحت بیهوشی عمومی با سوراخ یا جراحی باز انجام می شود.
جراحی سوراخ (لاپاراسکوپی) معمولاً روش ترجیحی برای برداشتن آپاندیس است زیرا بهبودی سریعتر از جراحی باز است.
این عمل شامل ایجاد 3 یا 4 برش کوچک در شکم است.
یکی از مزایای اصلی جراحی سوراخ این است که زمان بهبودی کوتاه است و اکثر افراد می توانند چند روز پس از عمل بیمارستان را ترک کنند.
اگر این روش به سرعت انجام شود، ممکن است بتوانید ظرف 24 ساعت به خانه بروید.
با جراحی باز یا پیچیده (به عنوان مثال، اگر پریتونیت دارید) ممکن است تا یک هفته طول بکشد تا به اندازه کافی خوب به خانه بروید.
در چند روز اول پس از عمل، احتمالاً کمی درد و کبودی خواهید داشت. این با گذشت زمان بهبود می یابد، اما در صورت لزوم می توانید مسکن مصرف کنید.
اگر جراحی سوراخ انجام داده اید، ممکن است حدود یک هفته در نوک شانه خود درد داشته باشید.
این به دلیل گازی است که در حین عمل به شکم شما پمپ شده است.
همچنین ممکن است برای مدت کوتاهی پس از عمل یبوست داشته باشید.
برای کمک به کاهش آن، از مسکن های کدئینی استفاده نکنید، فیبر زیاد بخورید و مایعات فراوان بنوشید.
اگر مشکل به خصوص دردسرساز باشد، پزشک عمومی شما می تواند دارو تجویز کند.
قبل از ترک بیمارستان، در مورد مراقبت از زخم و فعالیت هایی که باید اجتناب کنید به شما توصیه می شود.
شما باید بتوانید در عرض چند هفته به فعالیت های عادی بازگردید، اگرچه ممکن است لازم باشد تا 4 تا 6 هفته پس از جراحی باز از فعالیت های شدیدتر خودداری کنید.
هزینه درمان برای هر بیمار متفاوت می باشد زیرا نوع، شدت و گستردگی بیماری ها در افراد مختلف یکسان نبوده و پس از معاینه و انجام آزمایشات مربوطه می توان هزینه دقیق برای درمان را بیان کرد.
لذا جهت اطلاعات بیشتر و رزرو وقت با شماره های مطب تماس حاصل فرمایید. دکتر ستایش از اولین های طب اورژانس بودند که بعد از گذارندن یک دوره تکمیلی در امریکا به همراه ده نفر از همکاران خود طب اورژانس را در دانشگاه علوم پزشکی ایران پایه گذاری نمودند. علاوه بر این دکتر ستایش دارای بیش از 15 سال تجربه در زمینه جراحی های لاپاراسکوپی و فلوشیپ جراحی عروق می باشند، و یکی از بهترین ها در حرفه خود بوده که از نتایج آن می توان به تعداد بسیار زیادی از عمل های موفق ایشان اشاره کرد.
منبع: https://drsetayesh.com/

ماموپلاستی اصطلاحی در اصطلاح جراحی پلاستیک برای اشاره به عمل سینه است. برخلاف آنچه که معمولاً تصور می شود، جراحی پلاستیک نباید فقط بزرگ کردن سینه باشد، زیرا با توجه به نیاز افراد انواع مختلفی از عمل وجود دارد.
بسته به نیاز هر بیمار، انواع مختلفی از ماموپلاستی وجود دارد. برخلاف تصور بسیاری از افراد، این مداخله جراحی تنها شامل بزرگ کردن سینه نمی شود، زیرا مشکلات جسمی یا روانی دیگری نیز وجود دارد که به لطف جراحی پلاستیک قابل حل است. برای دانستن بیشتر در مورد این موضوع به خواندن مطلب ادامه دهید.
بزرگ کردن سینه نه تنها برای افزایش سایز سینه ها مناسب است. همچنین برای بالا بردن قفسه سینه افتاده، از بین بردن تفاوت در اندازه سینه ها و بازیابی حجم از دست رفته پس از شیردهی توصیه می شود. مواردی وجود دارد که در آنها جراحی پلاستیک افزایش منع مصرف دارد، مانند بیماری های فیبروکیستیک، عفونت ها یا ابتلا به سرطان سینه.
نه تنها با سینه های کوچک پیچیده است، بلکه یک عقده روانی مهم نیز وجود دارد که سینه بیش از حد بزرگ است. ثابت شده است که سینه بزرگ بیشتر از سینه کوچک تأثیر روانی دارد و این بیماران سعی می کنند تا جایی که می توانند آن را پنهان کنند. اما مولفه روانی تنها مشکل نیست، زیرا قفسه سینه بیش از حد بر ستون فقرات تأثیر می گذارد و باعث کمردرد می شود. به همین دلیل، کوچک کردن سینه دارای حس درمانی پیشگیرانه و همچنین زیبایی شناختی است، زیرا از مشکلات ستون فقرات پیشگیری و رفع می کند. هدف از این مداخله کاهش سایز سینه ها و بلند کردن آن برای حفظ وضعیت طبیعی خود است. در دو مورد این مورد از مداخله جراحی توصیه می شود: زمانی که سینه ها به دلیل عوامل هورمونی بیش از حد بزرگ هستند، به دلیل چاقی یا مشکلات شیردهی. و زمانی که سینه ها به دلیل افزایش سن یا اثر جاذبه زمین پایین می آیند.
ماموپلاستی بازسازی در مواردی که بیمار به بیماری مانند سرطان سینه مبتلا شده باشد منطقی است. در این موارد که نیاز به برداشتن سینه و عضله سینه ای است، بازسازی سینه باعث افزایش عزت نفس بیمار می شود. ماموپلاستی بازسازی را می توان از طریق پروتزهای آناتومیک یا گرد سینه و کاشت ماهیچه های بدن و بافت های چربی شکم خود بیمار انجام داد.
اندازه سینه زنان ممکن است توسط عوامل مختلفی مانند ژن های ارثی، وزن بدن و تأثیرات هورمونی تعیین شود. بنابراین، آنها می توانند برای برخی از زنان در اوایل نوجوانی مشکل ساز شوند یا ممکن است تا میانسالی پس از یائسگی یا استفاده از HRT ناراحت نشوند. اما مشکل بزرگی سینه ها ممکن است مشکلات مشابهی را در تمام سنین ایجاد کند و این مشکلات عمدتاً عبارتند از کمردرد، گردن درد، شیارهای ناشی از بند سینه بند در شانه ها، بثورات زیر سینه ها و احساس خودآگاهی. به دلیل ماهیت جنسی سینه ها، برجستگی بی مورد ممکن است توجه ناخواسته جنس مخالف، نظرات و کنایه های جنسی را به خود جلب کند. اینها می تواند باعث ناراحتی روانی برای بسیاری از زنان شود. یکی از شایع ترین شکایات زنان با سینه های بزرگ این است که پوشیدن لباس های شیک و انجام ورزش های فعال به خصوص در ماه های تابستان بسیار دشوار است.
ماموپلاستی کاهشی، عملی است که در آن چربی و پوست اضافی از سینهها برداشته میشود، سینهها تغییر شکل میدهند و نوک سینهها برای تشکیل سینههای کوچکتر تغییر موقعیت میدهند. این باید سینه های جذاب تری داشته باشد و بسیاری از مشکلات ذکر شده در بالا را کاهش دهد. چندین طرح جراحی مختلف برای تغییر شکل سینه ها وجود دارد. همه آنها شامل یک اسکار در اطراف هاله پستان هستند. هر روش از اسکارهای متفاوتی استفاده می کند و مزایا و معایبی خواهد داشت و جراح شما ممکن است با تایید شما بهترین تکنیک را در مورد خاص شما انتخاب کند. ماموپلاستی کاهشی ممکن است برای اصلاح عدم تقارن سینه استفاده شود، در جایی که یک سینه بسیار بزرگتر از دیگری است و در نظر گرفته می شود که کمترین میزان طبیعی در بین این دو پستان باشد.
جدا از تغییر شکل و کاهش سایز، بارزترین عواقب آن اسکار است. اینها به گونه ای طراحی شده اند که هنگام پوشیدن لباس های معمولی نامرئی باشند و تا حد امکان به گونه ای طراحی شده اند که زیر سینه بند معمولی یا تاپ بیکینی قرار بگیرند. در طول ماههای بعد از جراحی، جای زخمها از رنگ قرمز، احتمالاً ضخیم و ناراحتکننده، کمرنگتر و کمتر آشکار میشوند. با این حال، هنگامی که لباس پوشیده نمی شود و زخم ها از یک زن به زن دیگر متفاوت است، همیشه وجود دارند و قابل مشاهده خواهند بود. در برخی ممکن است بسیار نازک باشند، در برخی دیگر ممکن است کشیده شوند و کاملاً قرمز و احتمالاً زشت شوند. با این حال، در اکثریت قریب به اتفاق زنان، جای زخم قابل قبول است و به نفع مقابله با مشکلات سینه های بزرگ است. تعداد بسیار کمی از زنان پس از جراحی کوچک کردن سینه قادر به تغذیه با شیر مادر هستند زیرا نوک سینه ها از مجاری شیر زیرین جدا می شوند و در زمان بارداری شیر به تدریج خشک می شود، گاهی اوقات با کمک درمان هورمونی. کوچک کردن سینه هیچ منع مصرفی برای بارداری نیست، اما زنان جوان ممکن است بخواهند قبل از شروع این روش این واقعیت را در نظر بگیرند که قادر به شیر دادن نیستند. نوک سینه ها به دلیل ماهیت بریدگی ها و منبع عصبی، احتمالاً بعد از جراحی حساسیت بسیار کمتری دارند و کاملاً ممکن است که بی حسی در بخشی از سینه نیز گسترش یابد. انجام عمل شما باید در سنی انجام شود که سینه های شما هنوز در حال رشد نیستند، نباید بعد از آن دوباره رشد کنند. با این حال، اگر وزن اضافه کنید یا باردار شوید، اندازه آنها افزایش می یابد و در صورت کاهش وزن، اندازه آنها کاهش می یابد. حتی سینههای معمولی نیز با گذشت زمان تمایل به افتادگی دارند و میتوانید انتظار داشته باشید که بعد از ماموپلاستی کوچک کردن، تغییری در شکل ایجاد شود. شما می توانید این تمایل را با حمایت از سینه های خود در سوتین های مناسب به تعویق بیندازید.
هر عمل بزرگ با بیهوشی عمومی خطر کمی برای عفونت قفسه سینه به خصوص در بین افرادی که سیگار می کشند دارد و همچنین خطر ترومبوز در وریدهای ساق پا، به ویژه برای بیمارانی که از قرص های ضد بارداری استفاده می کنند، وجود دارد.
گاهی اوقات، خونریزی شدید ممکن است پس از پایان عمل رخ دهد که ممکن است نیاز به عمل بیشتر و انتقال خون داشته باشد.
گاهی اوقات، عفونت ناشی از میکروب های موجود در مجاری پستان می تواند مشکل ساز باشد. عفونت را میتوان با آنتیبیوتیکها درمان کرد، اما روند بهبودی را به تأخیر میاندازد، زخمها احتمالاً در شروع بدتر هستند و ممکن است نیاز به بخیه مجدد آنها در تاریخ بعدی وجود داشته باشد. اگر ترشحی از نوک پستان خود دارید، مهمتر است که قبل از عمل به جراح خود در مورد آن بگویید.
گاهی اوقات، پوست میتواند کج شده و پوستهای ایجاد کند که به تدریج جدا میشود و اسکار وسیعی بر جای میگذارد. دیسک نوک سینه و پوستی که جای زخم در زیر سینه قرار می گیرد قسمت هایی هستند که بیشتر تحت تأثیر قرار می گیرند. افرادی که سیگار می کشند بیشتر در معرض خطر این اتفاق هستند. معمولا جای زخم ها به خوبی به صورت خطوط سفید در می آیند اما همیشه قابل توجه خواهند بود. با این حال، برخی از افراد تمایل ذاتی به کش آمدن جای زخم دارند و گاهی اوقات ممکن است برای مدت طولانی ضخیم، قرمز و تحریک پذیر باقی بمانند. باید از مشاور خود بپرسید که آیا در معرض خطر ابتلا به این عارضه هستید یا خیر.
هنگام کوچک کردن سینههای بزرگ، گاهی اوقات ممکن است لازم باشد چینهای پوست در انتهای اسکار، هم بین سینهها و هم در کنارهها تنظیم شوند. این کار را می توان به سادگی چند ماه بعد تحت بی حسی موضعی انجام داد. هیچ مدرکی مبنی بر اینکه ماموپلاستی کاهشی باعث سرطان سینه می شود وجود ندارد. همچنین مانع از معاینه سینه شما برای سرطان به روش معمول نمی شود. این روش تحت بیهوشی عمومی انجام می شود و پس از بیدار شدن از خواب در پایان عمل کمی ناراحتی ایجاد می شود که دو یا سه روز طول می کشد. به شما تزریق یا قرص مسکن مناسب داده می شود. بخیه ها به طور معمول بین ده تا چهارده روز برداشته می شوند و شما برای مدتی نیاز به استراحت و کمک در خانه خواهید داشت، از دو تا شش هفته بسته به سن و تناسب اندام عمومی. بعد از جراحی باید از یک سینه بند مناسب استفاده شود، اما به دلیل تورم بعد از عمل، اندازه نهایی سینه ها ممکن است تا چند هفته مشخص نباشد. احتمالاً برای چند هفته یا حتی ماهها پس از جراحی، سینهها حساسیت و برآمدگی وجود دارد، اما دلیلی وجود ندارد که نتوانید پس از بهبودی کامل جای زخم، آفتاب بگیرید و شنا کنید.
بسیار مهم است که از قبل با جراح خود درباره اندازه سینه هایی که می خواهید به دست آورید صحبت کنید. بسیاری از خانم ها آرزوی کوچک کردن شدید را دارند، اما برای رسیدن به این هدف ممکن است شکل و کیفیت زیبایی سینه ها به خطر بیفتد. همچنین ممکن است درجه ای از عدم تقارن وجود داشته باشد. این حالت اغلب کمتر از قبل از جراحی است. در زنانی که سینه های بسیار بزرگ دارند، مزایای کاهش قابل توجه ممکن است بیشتر از عیوب بالقوه شکل نامناسب و از دست دادن عملکرد و حساسیت نوک پستان باشد.
با توجه به شرایط خاص هر نفر هزینه عمل جراحی ماموپلاستی هر شخص ممکن است متفاوت باشد. جهت کسب اطلاعات بهتر از عمل ماموپلاستی باید تحت معاینه قرار بگیرید. برخی عوامل مانند: نوع جراحی، میزان جراحی یا نیاز به جراحی های دیگر: مانند پروتز، ایمپلنت و لیفت سینه در قیمت گذاری تاثیر دارند. برای دریافت اطلاعات بیشتر با مرکز زیبایی دکتر مهدیانی تماس حاصل نمایید. دیگر هزینه های جراحی پلاستیک می تواند شامل موارد زیر باشد:
دکتر یداله مهدیانی با مدرک فوق تخصص جراح پلاستیک و ترمیمی فارغ التحصیل از دانشگاه تهران به همراه سابقه کار در بیمارستان های آموزشی و درمانی دانشگاه علوم پزشکی تهران با بیش از سال ها تجربه و عمل های موفق برای انجام جراحی های زیبایی و ترمیمی در این مرکز حاضر می باشند.
منبع: https://drmahdiani.com/
|
| |
| وب : | |
| پیام : | |
| 2+2=: | |
| (Refresh) | |
|
متن دلخواه شما
|
|