

نوشته شده توسط : دکتر ستایش
جراحی اختلالات کام و لب در کودکان (Cleft palate) |
||||||||||||||||||||||||||||||||||||||||||||||||
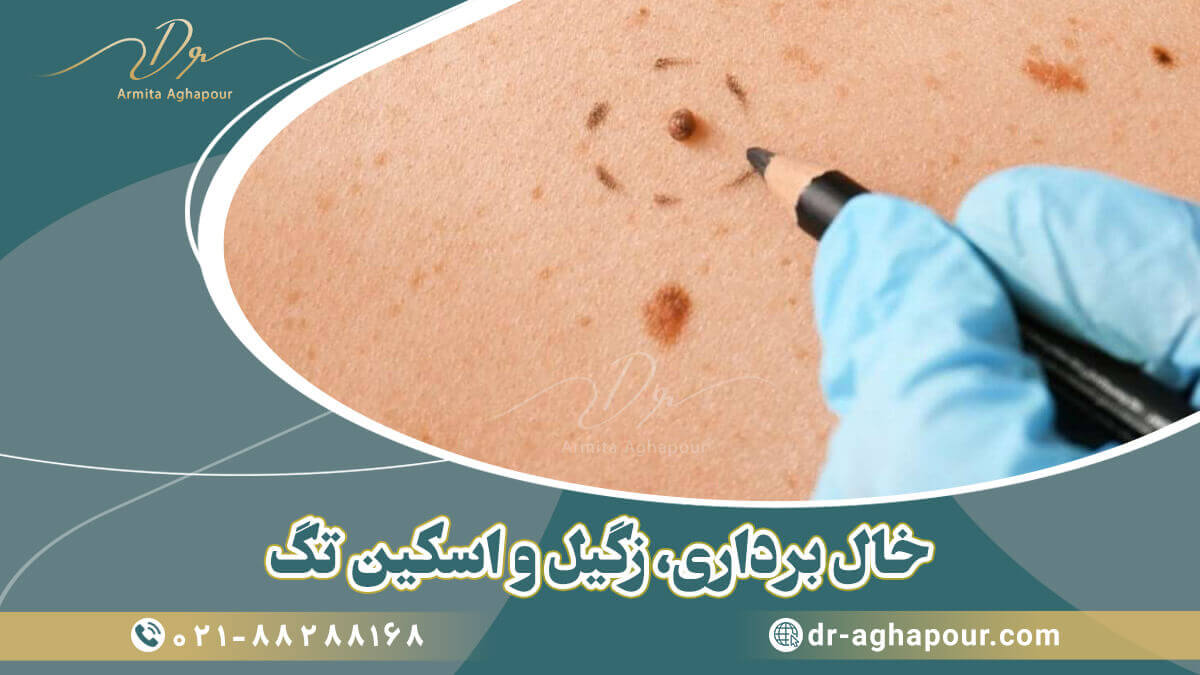
برجستگی های برآمده پوست عمدتاً بی ضرر هستند. آنها ممکن است به طرق مختلف، از برچسب های پوستی گرفته تا کلوئیدها، ظاهر شوند. شرایطی مانند آکنه و آبله مرغان نیز می تواند باعث ایجاد آنها شود.
اگر برآمدگی های شما شبیه برآمدگی های ناشی از MRSA یا سرطان پوست است، کمک پزشکی بگیرید.
برآمدگی های پوستی بسیار شایع هستند و در بیشتر موارد بی ضرر هستند. آنها می توانند ناشی از چندین شرایط باشند، از جمله:
برجستگی های پوستی بسته به علت ظاهری و تعداد آنها می تواند متفاوت باشد. ممکن است همرنگ پوست شما یا رنگ دیگری باشند.
ممکن است خارش دار، بزرگ یا کوچک باشند. برخی ممکن است سخت باشند، در حالی که برخی دیگر می توانند نرم و متحرک احساس شوند.
اکثر برجستگی های پوستی نیازی به درمان ندارند. با این حال، اگر برآمدگی های شما باعث ناراحتی می شود، مهم است که با پزشک صحبت کنید.
همچنین توصیه می شود اگر نگران هرگونه تغییر در برجستگی های خود یا وضعیت کلی پوست خود هستید، با پزشک تماس بگیرید. بسیاری از شرایط می توانند باعث ایجاد برجستگی های برجسته روی پوست شوند.
معمولا روی صورت، گردن، شانه ها، قفسه سینه و قسمت بالایی پشت قرار دارد. جوش های پوستی معمولاً جوش های سر سیاه، سر سفید، جوش ها یا کیست ها و ندول های عمیق و دردناک هستند.
در صورت عدم درمان ممکن است جای زخم باقی بماند یا پوست تیره شود. به گفته آکادمی پوست آمریکا، آکنه شایع ترین بیماری پوستی در ایالات متحده است.
باعث ایجاد برجستگی های پوستی می شود که می تواند از بسیار کوچک و بدون درد تا بزرگ و دردناک متغیر باشد. برجستگی ها معمولا با قرمزی و تورم همراه هستند.
درماتیت تماسی عارضهای است که وقتی پوست شما با یک ماده حساسیتزا (مانند پیچک سمی) یا محرک (مانند سفیدکننده) تماس پیدا میکند، باعث ایجاد بثورات خارشدار و قرمز میشود.
بثورات ممکن است شامل برآمدگی های قرمز رنگی باشد که تراوش می کند، تخلیه می شود یا پوسته پوسته می شود.
کراتوز پیلاریس یک بیماری شایع پوستی است که با رشد بیش از حد پروتئینی به نام کراتین مشخص می شود. باعث ایجاد برجستگی های کوچک در اطراف فولیکول های مو در بدن می شود.
این وضعیت اغلب تا اواسط 20 سالگی خود به خود برطرف می شود.
تاول ها (جمع تاول) برآمدگی های پر از مایعی هستند که می توانند در اثر اصطکاک یا شرایطی مانند درماتیت تماسی و آبله مرغان ایجاد شوند.
معمولاً در عرض یک هفته از بین میروند، اما توصیه میشود در صورت عفونت یا نیاز به تخلیه، به پزشک مراجعه کنید.
آنژیوم گیلاس توده های پوستی شایعی هستند که می توانند در بیشتر نواحی بدن ایجاد شوند. زمانی که رگ های خونی روی هم جمع می شوند، ایجاد می شوند و یک برآمدگی قرمز روشن در زیر یا روی پوست ایجاد می کنند.
آنها با افزایش سن ظاهر می شوند و اغلب از 20 یا 30 سالگی شروع می شوند.
میخچه یا پینه نواحی خشن و ضخیم پوست هستند که در اثر اصطکاک و فشار ایجاد می شوند. آنها اغلب در پاها و دست ها یافت می شوند.
کیست ها توده هایی هستند که حاوی مایع، هوا یا مواد دیگر هستند. آنها در زیر پوست شما در هر قسمت از بدن شما رشد می کنند.
آنها مانند یک توپ کوچک هستند و معمولاً می توانید آنها را کمی به اطراف حرکت دهید.
کلوئیدها رشدهای صاف و برجسته ای هستند که در اطراف جای زخم ایجاد می شوند. آنها بیشتر روی قفسه سینه، شانه ها و گونه ها یافت می شوند.
آنها شبیه اسکارهای هیپرتروفیک هستند اما می توانند بسیار بزرگتر از زخم اصلی باشند.
لیپوم ها مجموعه ای از بافت های چربی زیر پوست هستند و اغلب بدون درد هستند. آنها معمولا روی گردن، پشت یا شانه ها تشکیل می شوند.
آنها معمولاً بی ضرر هستند، اما به دلایل زیبایی یا در صورت ایجاد درد می توانید آنها را بردارید.
ندول ها از رشد غیر طبیعی بافت ایجاد می شوند. آنها در نواحی مشترک مانند زیر بغل، کشاله ران و ناحیه سر و گردن ظاهر می شوند.
کراتوزهای سبورئیک (جمع کراتوز) توده های پوستی شایع و بی ضرری هستند که معمولاً در افراد مسن دیده می شوند. آنها به صورت لکه های گرد و زبر روی سطح پوست ظاهر می شوند.
آنها می توانند بسیاری از نواحی بدن از جمله سینه، شانه ها و پشت را تحت تاثیر قرار دهند.
تگهای پوستی، لبههای کوچک و گوشتی پوست هستند. آنها معمولا روی گردن یا زیر بغل رشد می کنند. ممکن است همرنگ پوست یا کمی تیره تر باشند.
خال توت فرنگی یک خال قرمز رنگ است که به آن همانژیوم نیز میگویند. آنها بیشتر در کودکان خردسال دیده می شوند و معمولاً تا سن 10 سالگی ناپدید می شوند.
زگیلها برآمدگیهای خشن هستند که توسط ویروس پاپیلومای انسانی (HPV) ایجاد میشوند. آنها معمولاً روی دستها و پاها ایجاد میشوند، اما اگر روی صورت یا سایر نواحی حساس ایجاد شدند، مهم است که به پزشک مراجعه کنید.
آنها همچنین مسری هستند و می توانند باعث انتقال HPV به دیگران شوند.
ملانوما کمترین شایع اما جدی ترین نوع سرطان پوست است. به عنوان یک خال غیر معمول شروع می شود. خال های سرطانی اغلب نامتقارن، چند رنگ و بزرگ و با حاشیه های نامنظم هستند.
آنها می توانند در هر نقطه از بدن ظاهر شوند.
اکثر برجستگی های پوستی بی ضرر هستند و جای نگرانی ندارند. با این حال، مهم است که در موارد زیر به پزشک مراجعه کنید:
پزشک معاینه فیزیکی انجام می دهد و برجستگی های پوستی را بررسی می کند. انتظار داشته باشید به سوالاتی در مورد برآمدگی ها، سابقه پزشکی و عادات سبک زندگی خود پاسخ دهید.
پزشک همچنین ممکن است بیوپسی پوست را برای بررسی سرطانی بودن برآمدگی پوست انجام دهد. این روش شامل گرفتن نمونه کوچکی از بافت پوست از ناحیه آسیب دیده برای تجزیه و تحلیل است.
بسته به نتایج، پزشک ممکن است شما را برای ارزیابی بیشتر به یک متخصص پوست یا متخصص دیگر ارجاع دهد.
جراحی به وسیله قیچی یا تیغ: متخصص، با ایجاد بی حسی موضعی در ناحیه مورد نظر، با تیغ برروی پوست برش ایجاد می کند و خال مورد نظر را جدا می نماید، اما به دلیل خونریزی، آسیب به بافت پوست و ماندگاری جای بخیه، این روش دیگر مورد قبول نیست.
انرژی رادیوفرکانسی: دستگاه های الکتروسرجری RF به بافت های سالم آسیبی وارد نمی کنند، درد و خونریزی بسیار کمی به دنبال دارند و اثر کمی به جا می گذارند.
سوزاندن: یکی از روش های قدیمی درمان خال ها، زگیل ها و اسکین تگ ها است. با انجام دادن این روش، ممکن است فرورفتگی هایی را در سطح پوست مشاهده کنید.
در این روش، کربن داخل سلول سوزانده شده و لکه های تیره ای را برروی پوست ایجاد می کند.
لیزر درمانی: روش لیزر مانند سوزاندن است، اما با این تفاوت که از جریان برق استفاده نمی کند، بلکه برای تخریب ضایعه از امواج لیزر استفاده می نماید.
کرایوتراپی: این روش، شامل چرخه انجماد و ذوب ضایعه می باشد که لازم است بارها و بارها تکرار شود تا ضایعه را به طور کامل حذف کند.
اطلاعات تماس
آدرس: تهران، شهرآرا پاتریس لومومبا، نبش کوچه نوزدهم غربی، ساختمان پزشکان، پلاک ۱۸۲طبقه اول
شماره تماس: ۸۸۲۸۸۱۶۸
منبع: https://dr-aghapour.com/

بیماری قلبی (قلبی) در بارداری به مشکلاتی در قلب شما اشاره دارد که در دوران بارداری رخ می دهد. دو نوع اصلی از مشکلات قلبی وجود دارد که ممکن است در دوران بارداری تجربه کنید:
بیماری های قلبی از قبل وجود داشته: اینها بیماری های قلبی عروقی هستند که قبل از باردار شدن به آن مبتلا بوده اید. این شرایط ممکن است قبلاً هیچ علامت یا نگرانی عمده ای ایجاد نکرده باشد. اما در دوران بارداری، آنها می توانند تأثیر متفاوتی روی شما بگذارند و منجر به عوارض شوند.
بیماری های قلبی که در دوران بارداری ایجاد می شوند: این ها شرایطی هستند که قبل از بارداری نداشتید. برخی بی ضرر هستند، اما برخی دیگر می توانند خطرناک باشند.
اکثر افراد مبتلا به بیماری قلبی می توانند با خیال راحت باردار شوند و بچه سالمی داشته باشند. اما بیماری قلبی عروقی در دوران بارداری گاهی منجر به عوارض جدی می شود.
در واقع، این عامل اصلی مرگ و میر در بین افراد باردار در ایالات متحده است که در اینجا برخی از آمارهای کلیدی دیگر آورده شده است:
از هر 3 مرگ و میر ناشی از بارداری در ایالات متحده، 1 مورد به دلیل مشکلات قلبی عروقی است.
بیماری قلبی عروقی تا 4 مورد از هر 100 حاملگی را عارضه می کند.
افرادی که سیاه پوست هستند در معرض خطر مرگ در دوران بارداری یا بلافاصله پس از آن هستند. خطر ابتلا به آنها در مقایسه با افرادی که اسپانیایی تبار یا سفیدپوست هستند سه برابر می شود.
عوامل خطر مرگ ناشی از بارداری عبارتند از فشار خون بالا، چاقی و سن بالای 40 سال است.
اگر باردار هستید یا قصد بارداری دارید، مهم است که بدانید بیماری قلبی چگونه می تواند بر شما تأثیر بگذارد. اما ابتدا، مفید است که یک قدم به عقب بردارید و یاد بگیرید که بارداری چگونه بر قلب و عروق خونی شما تأثیر می گذارد.
بدن شما در دوران بارداری تغییرات زیادی را تجربه می کند. این تغییرات استرس مضاعفی بر بدن شما وارد می کند و قلب شما را مجبور می کند تا سخت تر کار کند. تغییرات زیر در دوران بارداری طبیعی است. آنها به جنین در حال رشد شما کمک می کنند تا اکسیژن و مواد مغذی کافی دریافت کند.
افزایش حجم خون: حجم خون شما در هفتههای اول بارداری افزایش مییابد و از آنجا ادامه مییابد. اکثر افراد در طول بارداری 40 تا 45 درصد افزایش کل حجم خون را تجربه می کنند.
افزایش ضربان قلب: طبیعی است که ضربان قلب در دوران بارداری 10 تا 20 ضربه در دقیقه افزایش یابد. در طول بارداری به تدریج افزایش می یابد و در سه ماهه سوم به بالاترین میزان خود می رسد.
افزایش برون ده قلبی: برون ده قلبی مقدار خونی است که قلب شما در هر دقیقه پمپ می کند. در هفته 28 تا 34، برون ده قلبی شما ممکن است 30 تا 50 درصد افزایش یابد.
این به دلیل حجم خون بالاتر و ضربان قلب سریعتر است. اگر دوقلو باردار هستید، برون ده قلبی شما ممکن است تا 60 درصد افزایش یابد. این تغییرات ممکن است باعث شود شما احساس کنید:
این علائم بخشی طبیعی از بارداری است. اما بخش مشکل اینجاست: آنها همچنین با برخی از علائم بیماری قلبی همپوشانی دارند. بنابراین، ممکن است علائم هشداردهنده بیماری قلبی داشته باشید، اما فکر میکنید مشکلی نیست.
به همین دلیل است که بیماری قلبی در دوران بارداری می تواند خطرناک باشد. تشخیص اینکه آیا یک علامت طبیعی است یا باعث نگرانی می شود دشوار باشد.
اگر از قبل بیماری قلبی دارید، ممکن است در دوران بارداری با خطر بیشتری از عوارض قلبی روبرو شوید. خطر شما به شرایط خاصی که دارید و شدت آن بستگی دارد.
برخی از بیماری های قلبی می توانند خطر عوارض بارداری را افزایش دهند. اگر هر یک از شرایط زیر را دارید، با پزشک خود در مورد خطرات باردار شدن صحبت کنید
بیماری قلبی مادرزادی
بیماری قلبی مادرزادی شایع ترین شکل بیماری قلبی عروقی در دوران بارداری در ایالات متحده است. بیماری های مادرزادی قلب، بیماری های قلبی هستند که شما با آنها متولد می شوید.
آنها از خفیف تا بسیار جدی متغیر هستند. معمولاً نوزادان مبتلا به بیماری های جدی در سنین پایین تحت درمان قرار می گیرند. اما گاهی اوقات افراد ممکن است پس از درمان یا جراحی همچنان تغییراتی در عملکرد قلب داشته باشند.
بنابراین، اگر بیماری قلبی مادرزادی دارید، قبل از بارداری با پزشک خود صحبت کنید. ارائه دهنده شما ممکن است شما را به یک متخصص بیماری قلبی مادرزادی بزرگسالان یا یک متخصص قلب و زایمان ارجاع دهد.
آنها خطرات بارداری شما را ارزیابی خواهند کرد. یک متخصص همچنین می تواند به شناسایی و مدیریت خطرات حاملگی ناخواسته کمک کند. شایع ترین عوارض قلبی در میان افراد باردار مبتلا به بیماری مادرزادی قلبی عبارتند از:
ضربان قلب غیر طبیعی (آریتمی).
نارسایی قلبی.
افراد مبتلا به بیماری قلبی مادرزادی نیز با خطر بیشتری برای زایمان زودرس روبرو هستند. به طور کلی، افراد مبتلا به بیماری های مادرزادی قلبی زیر در معرض خطر کمی مشکلات در دوران بارداری هستند:
افراد مبتلا به این بیماری های مادرزادی قلبی ممکن است با خطر بیشتری از عوارض بارداری روبرو شوند:
بسیاری دیگر از نقایص مادرزادی قلب وجود دارد که در لیست بالا نیست. اگر مشکل قلبی شما در اینجا ذکر نشده است، اگر قصد بارداری دارید، همچنان مهم است که با پزشک خود صحبت کنید.
کاردیومیوپاتی
کاردیومیوپاتی علت اصلی عوارض جدی و مرگ در دوران بارداری است. خطر عوارض کاردیومیوپاتی به نوع و شدت آن بستگی دارد. از هر 10 فرد باردار مبتلا به کاردیومیوپاتی گشاد شده، 4 نفر نارسایی قلبی یا عارضه دیگری را تجربه می کنند.
کاردیومیوپاتی هیپرتروفیک در دوران بارداری خطر کمتری دارد. اما ممکن است منجر به عوارض شود، به خصوص اگر علائم قبل از بارداری داشته باشید. اگر به هر نوع کاردیومیوپاتی مبتلا هستید، قبل از باردار شدن با پزشک خود صحبت کنید تا از خطرات خود مطلع شوید.
بیماری دریچه قلب
اشکال زیادی از بیماری دریچه قلب وجود دارد که می تواند در طول زندگی شما ایجاد شود. و می توانند از خفیف تا شدید متغیر باشند. برخی از اشکال بیماری دریچه بر بارداری شما تأثیر نمی گذارد، در حالی که برخی دیگر ممکن است خطر عوارض را افزایش دهند.
اگر سابقه بیماری دریچه دارید، با ارائه دهنده مراقبت های بهداشتی خود صحبت کنید تا بدانید بارداری برای شما بی خطر است یا خیر.
نارسایی دریچه آئورت: سطح خطر شما به شدت نارسایی (نشت) بستگی دارد. اگر علائمی ندارید و قلب شما به طور طبیعی کار می کند، با خطر کم عوارض روبرو هستید. اما اگر نارسایی شدید همراه با کاهش عملکرد قلب دارید، با خطرات بیشتری روبرو هستید و ممکن است لازم باشد از بارداری اجتناب کنید. شرایط مرتبط مانند سندرم مارفان یا دریچه آئورت دو لختی نیز ممکن است بر خطر شما تأثیر بگذارد.
افتادگی دریچه میترال: این وضعیت رایج معمولاً علائمی ایجاد نمیکند یا نیاز به درمان دارد. اکثر افرادی که دچار افتادگی دریچه میترال هستند و هیچ مشکل قلبی دیگری ندارند، هیچ عارضه بارداری ندارند.
اگر شرایط شما منجر به نشتی شدید دریچه شده است، ممکن است قبل از بارداری نیاز به درمان داشته باشید.
نارسایی دریچه میترال: میزان خطر شما بستگی به این دارد که دریچه شما چقدر نشتی دارد، قلب شما چقدر می تواند خون را پمپاژ کند و آیا علائمی دارید یا خیر.
اگر رگورژیتاسیون شما شدید است و علائم دارید، ممکن است قبل از بارداری نیاز به ترمیم دریچه میترال داشته باشید. افراد مبتلا به نارسایی شدید و کاهش عملکرد قلب ممکن است نیاز به اجتناب از بارداری داشته باشند.
تنگی دریچه میترال: در سراسر جهان، این شایع ترین عارضه مرتبط با قلب است. در مناطقی که بسیاری از افراد به دلیل مخملک و گلودرد استرپتوکوک درمان نشده به تب روماتیسمی مبتلا میشوند، شایعتر است.
اگر تنگی دریچه میترال دارید، ممکن است قبل از باردار شدن به یک عمل یا جراحی نیاز داشته باشید تا خطر عوارض را کاهش دهید. تعویض دریچه به بسیاری از افراد مبتلا به بیماری دریچه کمک می کند زندگی طولانی تر و سالم تری داشته باشند.
اما افرادی که دریچه قلب مصنوعی دارند در دوران بارداری نیاز به مراقبت ویژه دارند. این بخاطر این است که:
بارداری خطر لخته شدن خون را افزایش می دهد. داشتن دریچه مصنوعی خطر لخته شدن خون را نیز افزایش می دهد.
افرادی که دارای دریچه های مصنوعی خاصی هستند برای کاهش خطر لخته شدن خون باید داروهای ضد انعقاد مادام العمر مصرف کنند. برخی از داروهای ضد انعقاد می توانند برای جنین مضر باشند.
اگر دریچه مصنوعی دارید، بسیار مهم است که قبل از برنامه ریزی برای بارداری به متخصص قلب و عروق مراجعه کنید. متخصص قلب با شما در مورد موارد زیر صحبت خواهد کرد:
خطرات بارداری شما
بهترین درمان ضد انعقاد برای شما.
اقدامات احتیاطی که باید برای جلوگیری از اندوکاردیت انجام دهید.
بیماری آئورت
بیماری آئورت که آئورتوپاتی نیز نامیده می شود، به گروهی از شرایطی اطلاق می شود که آئورت شما را تحت تاثیر قرار می دهد. سندرم های ژنتیکی با برخی از بیماری های آئورت مرتبط است.
بیماری آئورت خطر عوارض جدی در دوران بارداری را افزایش می دهد. این به این دلیل است که فشار در آئورت در دوران بارداری، به ویژه در هنگام زایمان، افزایش مییابد. این فشار اضافی خطر دیسکسیون آئورت یا پارگی آنوریسم را افزایش می دهد که می تواند کشنده باشد.
افراد مبتلا به شرایط زیر با افزایش خطر عوارض در دوران بارداری روبرو هستند:
تقریباً نیمی از تشریحها و پارگیهای آئورت در زنان و افرادی که در هنگام تولد زنان (AFAB) زیر 40 سال تعیین شدهاند، مربوط به بارداری است. آنها معمولا در سه ماهه سوم یا دوره پس از زایمان رخ می دهند.
اگر بیماری آئورت دارید، بسیار مهم است که قبل از برنامه ریزی برای بارداری به متخصص قلب و عروق برای ارزیابی مراجعه کنید.
بارداری می تواند منجر به مشکلات مختلفی در قلب یا عروق خونی شما شود. این امر حتی اگر سابقه قبلی بیماری قلبی عروقی نداشته باشید نیز صادق است.
فشار خون بالا (فشار خون بالا)
فشار خون بالا در دوران بارداری از هر 10 باردار 1 نفر را تحت تاثیر قرار می دهد. و رایج تر می شود. این افزایش در میان افرادی که سیاهپوست هستند در مقایسه با افراد سفیدپوست شدیدتر است.
دیابت بارداری
دیابت بارداری قند خون بالایی است که بعد از هفته بیستم بارداری ایجاد می شود. این وضعیت حدود 6 مورد از هر 100 بارداری را در ایالات متحده تحت تأثیر قرار می دهد و می تواند در افراد با هر قومیتی رخ دهد.
اما بیشتر در میان کسانی که آسیایی غیر اسپانیایی هستند رایج است. بدون درمان، دیابت بارداری خطر عوارض را برای شما و جنین شما افزایش می دهد.
آریتمی ها
بارداری خطر ابتلا به ضربان قلب نامنظم (آریتمی) را افزایش می دهد، چه در گذشته چنین ضربان قلب داشته باشید یا نه. انواع آریتمی هایی که ممکن است در دوران بارداری تجربه کنید عبارتند از:
ضربان قلب نابجا: این یک ضربان قلب اضافی است که معمولاً بی ضرر است.
تاکی کاردی فوق بطنی (SVT): این یک ضربان قلب سریع است که از اتاق های فوقانی قلب شما (دهلیزها) شروع می شود. این شایع ترین آریتمی پایدار در دوران بارداری است (به این معنی که بیش از 30 ثانیه طول می کشد).
معمولاً افرادی را تحت تأثیر قرار می دهد که سابقه قبلی SVT دارند یا بیماری قلبی مادرزادی دارند. اما ممکن است برای اولین بار در دوران بارداری برای شما اتفاق بیفتد.
برخی از آریتمی ها نیاز به درمان دارند، در حالی که برخی دیگر نیازی به درمان ندارند. افرادی که آریتمی همراه با بیماری مادرزادی قلبی دارند، بیشتر به درمان نیاز دارند. ارائه دهنده مراقبت های بهداشتی شما ایمن ترین روش درمانی را برای شما تعیین می کند.
دیسکسیون خودبخودی عروق کرونر (SCAD)
تشریح عروق کرونر خود به خودی (SCAD) یک وضعیت تهدید کننده زندگی است. SCAD پارگی یک یا چند شریان خونرسانی به قلب را توصیف می کند. از هر 5 نفری که SCAD را تجربه میکنند، 4 نفر در بدو تولد، مونث بودند. از هر 3 مورد 1 مورد مربوط به بارداری است.
SCAD معمولاً در عرض یک هفته پس از زایمان رخ می دهد، اما ممکن است در اواخر بارداری یا در عرض شش هفته پس از زایمان رخ دهد محققان معتقدند تغییرات هورمونی که در دوران بارداری رخ می دهد ممکن است نقش داشته باشد. سایر عوامل خطر در افراد باردار عبارتند از:
بیماری قلبی مادرزادی شایع ترین شکل در ایالات متحده و سایر کشورهای توسعه یافته است. در کشورهای در حال توسعه، بیماری روماتیسمی قلبی شایع ترین شکل است. حدود 7 مورد از هر 10 مورد بیماری قلبی عروقی در بارداری را تشکیل می دهد.
برخی از علائم مشکلات قلبی شبیه به احساسی است که معمولا در دوران بارداری احساس می کنید. این شامل:
این علائم ممکن است بی ضرر باشند. اما آنها می توانند علامت مشکل قلبی باشند اگر:
علائمی که در دوران بارداری طبیعی نیستند عبارتند از:
علائم احساسات یا تغییراتی هستند که تجربه می کنید. علائم، پرچمهای قرمزی هستند که پزشک شما از طریق معاینه فیزیکی یا آزمایش متوجه میشود. علائم مشکلات قلبی در دوران بارداری عبارتند از:
پزشک شما را برای علائم مشکلات قلبی در طول قرارهای قبل از زایمان بررسی می کند. مراقبت پزشکی و خودمراقبتی می تواند به شما در مدیریت بیماری قلبی در دوران بارداری کمک کند. در اینجا چند نکته وجود دارد:
در قرار ملاقات های پزشکی خود شرکت کنید. شما احتمالاً از یک متخصص زنان و زایمان و یک متخصص قلب مراقبت خواهید کرد. مطمئن شوید که تمام قرارها و پیگیری های خود را حفظ کنید. ممکن است برای بررسی عملکرد قلب خود به آزمایشات منظم (از جمله اکوکاردیوگرام) نیاز داشته باشید.
از اضافه وزن خودداری کنید. از پزشک خود بپرسید که افزایش وزن در دوران بارداری چقدر برای شما بی خطر است.
از استرس دوری کنید. تا حد امکان از موقعیت هایی که باعث ناراحتی عاطفی شما می شود دوری کنید. همچنین، راهبردهای آرامش بخشی را پیدا کنید که به شما احساس آرامش می دهد. کلاسهای یوگا قبل از تولد ممکن است مفید باشد اگر ارائهدهنده شما بگوید که برای شما خوب است.
از یک رژیم غذایی سالم برای قلب استفاده کنید. دستورالعمل های ارائه دهنده خود را در مورد غذاهایی که باید بخورید و غذاهایی که باید اجتناب کنید را دنبال کنید. به طور کلی، سعی کنید مصرف سدیم، قند، چربی اشباع شده و چربی ترانس را محدود کنید.
با خیال راحت ورزش کنید. پرشک شما به شما می گوید که چند وقت یکبار ورزش کنید و کدام نوع ورزش برای شما بی خطر است. حتما راهنمایی های آنها را به دقت دنبال کنید. ممکن است لازم باشد از فعالیت هایی که فشار زیادی بر قلب شما وارد می کنند اجتناب کنید.
بسته به شرایط شما، پزشک شما ممکن است روشی را برای کمک به عملکرد بهتر قلب شما توصیه کند. معمولاً، بهتر است چنین اقداماتی قبل از باردار شدن انجام شود. مشاوره قلبی به مادران باردار با ارزیابی شما بهترین مسیر را برای شما تعیین می کند.
همچنین ممکن است برای مدیریت برخی شرایط یا عوامل خطر به دارو نیاز داشته باشید. در مورد مصرف داروهایی که در دوران بارداری برای شما بی خطر هستند و کدام یک ناایمن هستند، با پزشک خود صحبت کنید.
ارتباط با دکتر رامین بقایی
نشانی: تهران – خیابان نلسون ماندلا(جردن) – بالاتر از تقاطع حقانی – خیابان پدیدار – پ ۶۲ – طبقه سوم – واحد ۳۳
تلفن: ۸۸۶۷۰۳۵۰-۰۲۱
منبع: https://dr-baghaei.com/
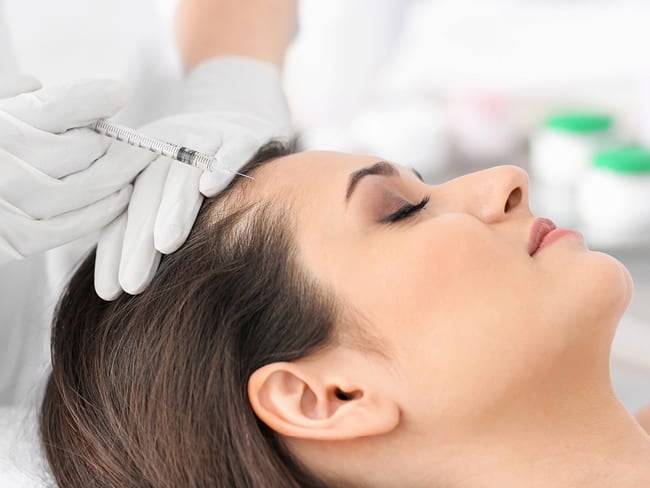
مزوتراپی مو یک روش درمانی است که با تزریق ویتامین ها، مواد معدنی و مخلوط اسیدهای آمینه مورد نیاز مو به پوست سر انجام می شود. این روش اجزای تغذیه کننده فولیکول های مو را قادر می سازد تا به راحتی در مو بنشینند.
با این روش می توان ریزش مو را درمان کرد، زیرا موهای نازک را ضخیم می کند، ریزش مو را متوقف می کند و موها را قوی تر و درخشان تر می کند. تعداد کمی از زنان از موهای خود راضی هستند.
امروزه موهای ما به شدت آلوده شده اند، به خصوص به دلیل محیط، هوا و آب. استرس و تنش بیش از موجب اختلالات خواب ما می شود. البته همه اینها زیبایی طبیعی را به شدت تحت تاثیر قرار می دهد.
مو جزو اولین قسمت هایی است که تحت تاثیر تغییرات بدن قرار می گیرد. جلوگیری از مشکلات مو آسان تر از مقابله با نتایج فعلی است، با این حال تعداد کمی از افراد به روش های محافظتی متوسل می شوند.
مزوتراپی مو تزریق مستقیم ویتامین ها، مواد معدنی (کلسیم، ید، منگنز، مس، روی، سلنیوم، آهن، پتاسیم)، عوامل مربوط به لایه کراتین پوست، اسیدهای آمینه و گشادکننده های سطحی مورد نیاز برای رشد و نمو مو به پوست سر می باشد.
مزوتراپی برای پوست سر و مو بسیار موثر است. یکی از محبوب ترین کاربردها در زیبایی مدرن در مبارزه با مشکلات مختلف مو محسوب می شود. تزریق میکرو به استفاده از داروهای خاص حاوی ویتامین ها و مواد مغذی لازم به سلامت مو و رشد مو کمک می کند.
نشانه های نیاز به مزوتراپی مو:
اول از همه، یک کوکتل مزو (مخلوط مزوتراپی) به صورت جداگانه برای هر بیمار تهیه می شود و حاوی مقداری مواد معدنی و ویتامین است که به دستیابی به حداکثر نتایج و رهایی از مشکلات موجود کمک می کند.
تفاوت مزوتراپی با روش های دیگر، در هزینه این درمان است که کمی گران از روش های دیگر است.
هر تزریق مخلوطی از چندین ماده مفید - مواد معدنی، ویتامین ها و سایر عناصر مفید است که کارشناسان به صورت جداگانه برای هر بیمار انتخاب کرده اند. 2 تا 6 ماده فعال را می توان در یک سرنگ مخلوط کرد
ویتامین های گروه B که متابولیسم طبیعی را فراهم می کنند در رشد و ترمیم مو موثر هستند. علاوه بر این، این مواد از جمله اجزای مورد استفاده در مزوتراپی هستند: مس و روی - از دیستروفی (ضعف) ساختار مو جلوگیری می کند.
برای ریزش موی ارثی باید از آماده سازی های حاوی این اجزا استفاده کرد. اسید هیالورونیک - مسئول تغذیه ریشه ها، رشد مو را تسریع می کند. اسیدهای آمینه پایه و اساس مو هستند و به تشکیل الیاف کراتین کمک می کنند.
فاکتورهای رشد - جریان خون را در پوست سر عادی می کند، فولیکول های مو را قوی تر می کند و کوآنزیم تراکم مو را تامین می کند - موهای شما را با انرژی حیاتی پر می کند، ساختار مو را بهبود می بخشد.
نکته مهم: ماده فعال ماینوکسیدیل نباید در ترکیب دارو گنجانده شود. این یکی از موثرترین وسایلی است که می تواند با ریزش مو مقابله کند. زمانی استفاده می شود که روش های دیگر نتیجه ای نداشته باشند. با این حال، این دارو بسیار سمی است و می تواند عوارض جانبی زیادی ایجاد کند.
عملکرد آن به طور کامل فاش نشده است، فقط برای استفاده خارجی مجاز است. کوکتل های آماده برای درمان مو در دسترس هستند. متخصص مراقبت های بهداشتی ترکیبات را به مناسب ترین روش برای شما انتخاب می کند.
در حال حاضر متخصصان روش های بسیار متنوعی را برای درمان مو به بیماران ارائه می دهند. علاوه بر شرایط مالی، انتخاب ها نیز تحت تأثیر نتیجه مورد انتظار درخواست قرار می گیرند.
مزوتراپی آلوپاتیک (نوعی درمان) است که در آن اثر فوراً مشاهده می شود، اما آنقدر که ما می خواهیم دوام نمی آورد. همچنین هومیوپاتی است (درمانی که به ترمیم موها کمک می کند)، برای اثرگذاری طولانی مدت طراحی شده است، بنابراین نتیجه فوراً قابل توجه نخواهد بود.
کوکتل های آلوپاتیک مورد استفاده در مزوتراپی مو
آنها حاوی ویتامین ها، مواد معدنی، الاستین، کلاژن، گشادکننده عروق و سایر اجزای فعال هستند. پزشک پس از بررسی دقیق مو و پوست سر و مشکلات مربوط به بیمار، موقعیت صحیح و نتایج مورد نظر را تعیین می کند.
کوکتل های هومیوپاتی مورد استفاده در مزوتراپی مو
آنها فقط حاوی عناصر گیاهی هستند که با محلول آبی ترکیب شده اند، بدون استفاده از روغن و سایر اجزای شیمیایی. این ترکیب فعالیت پتانسیل خود بدن را بیدار می کند و به فعالیت لامپ ها کمک می کند. این اثر مانند یک کره برفی تجمعی است، بنابراین نباید انتظار نتایج قابل مشاهده پس از اولین تزریق را داشته باشید.
مزوتراپی استفاده از مواد فعال در زیر پوست با استفاده از ابزارهای مختلف است. این روش دارای آستانه درد احتمالی و مدت زمان خاص استفاده و عوارض جانبی احتمالی حتی نادر است. یکی از روش های رایج مورد استفاده توسط متخصصین تزریق مخلوط مزوتراپی به بدن است.
برای چنین روش هایی به سرنگ هایی با طراحی خاص نیاز است که باید با سوزن بسیار نازک انجام شود. علاوه بر روشهای دیگر، تزریقها بیدردترین هستند، اما زمان مورد نیاز برای این روش بیشترین میزان است.
تفنگ مزوتراپی مو
استفاده از این نوع دستگاه نیاز به نهایت دقت و توجه دارد، زیرا اقدامات نادرست می تواند باعث آسیب های جزئی در ناحیه سر شود. بنابراین، قبل از پذیرش چنین رویهای، باید با در نظر گرفتن جوانب مثبت و منفی آن فکر کنید.
هنگام انتخاب پزشک، باید مطمئن شوید که او تجربه عملی کافی دارد. یک سرنگ با عمق تزریق قابل تنظیم روی تفنگ نصب شده است. با کمک چنین تفنگی می توانید هر کوکتل درمانی را معرفی کنید که هدف آن مقابله با یک مشکل خاص مو است.
انژکتور مزو یا غلتک مزو
در حال حاضر می توان از meso roller که وسیله ای ویژه برای درمان مو و پوست سر است در بسیاری از کاربردهای سرم استفاده کرد. معمولا در مراکز زیبایی از انژکتورهای مزو یا مزو رولر استفاده می شود.
این ابزار شامل تعداد زیادی سوزن کوچک است که در یک درام مشترک قرار می گیرند. برای استفاده راحت، درام به دسته وصل شده است. به دلیل راحتی و سهولت استفاده، در عمل زیبایی بسیار محبوب است.
بله. درد علاوه بر قیمت بالای آن، عیب اصلی مزوتراپی است. با این حال، همه چیز به آستانه درد فردی بستگی دارد. اکسیپوت (پشت سر) و ناحیه گوش حساس ترین نواحی به تزریق هستند.
بعد از مزوتراپی نمی توانید موهای خود را بشویید، به مدت 4 روز به استخر و اتاق بخار بروید تا از عوارض و ناراحتی جلوگیری کنید. همچنین ارزش دارد که این روش را در طول دوره قاعدگی متوقف کنید، زیرا درد در این دوره بسیار قوی تر احساس می شود. در کل احساس درد بستگی به آستانه درد بیمار دارد.
اگر فولیکول ها حیات خود را از دست داده اند اما هنوز زنده هستند، مزوتراپی می تواند با موهای مشکل دار مقابله کند. اما اگر مشکلات ناشی از دلایل مهم تری باشد - پس از تزریق نباید روی معجزه ای مانند وراثت و عدم تعادل هورمونی حساب کنید. تمام اقدامات پزشکی دارای موارد منع مصرف مختلف است و مزوتراپی از این قاعده مستثنی نیست.
مزوتراپی مو در موارد زیر نباید ترجیح داده شود:
قبل از پذیرش درخواست، دانستن دقیق مزایا و معایب آن مفید خواهد بود. مزوتراپی مو طرفداران و مخالفانی دارد. هم طرفداران و هم نظرات دیگر باید به دقت مورد بررسی قرار گیرند.
صحبت با فردی که تحت مزوتراپی قرار گرفته است مفید است تا سوالی در ذهن باقی نماند. مهمترین مزیت این روش - کمک به رساندن اجزای مفید به فولیکول های مو با کمک تزریق. هیچ شامپو، ماسک و داروهای سنتی نمی تواند این را برای شما فراهم کند.
علاوه بر این، ارزش برجسته کردن چند مزیت مهم دیگر را دارد: اولین مورد صرفه جویی در زمان است. یک برنامه بین 20-40 دقیقه طول می کشد. در حالی که باید چندین بار در هفته انجام شود.
بالم ها، شامپوها در موارد شدیدتر نیاز به استفاده روزانه دارند - چندین بار در روز. لازم است قرص ها را طبق یک برنامه از پیش تعیین شده در نظر بگیرید که الزامی برای اطمینان از مصرف منظم وجود دارد. هیچ گونه آسیبی در دستگاه گوارش وجود ندارد.
علاوه بر این، دارو به هیچ قسمت از بدن آسیب نمی رساند که بیشتر در هنگام استفاده از شامپو و بالم مشاهده می شود. حتی پس از اولین استفاده، نتایج قابل مشاهده است، موها به تدریج احیا می شوند و ظاهری سالم به دست می آورند.
با این حال، نتایج قابل توجهی را می توان تنها پس از 3 تا 4 هفته به دست آورد.
احتمال برخی از بدشانسی ها در مورد نتایج را دست کم نگیرید. حتی یک پزشک واجد شرایط نمی تواند صددرصد تضمین کند که این روش موهای ضعیف شده را به زندگی باز می گرداند و پول بیهوده پرداخت نمی شود.
علاوه بر این مشکل، این سه عامل نیز قابل تامل است: درد. سوراخ کردن پوست در هر صورت درد ایجاد می کند، به خصوص اگر چنین تزریق هایی وجود داشته باشد. برخی به راحتی می توانند با درد کنار بیایند و تحمل کنند و برای دیگران به شکنجه واقعی تبدیل می شود.
این تحت تأثیر تجربه پزشکان، ترکیب کوکتل و حساسیت فردی است. اثرات جانبی. ممکن است ادم پوستی دیده شود و بعد از عمل درد در نواحی تزریق ایجاد شود. علاوه بر این، ممکن است خارش و ظاهر پوسته پوسته وجود داشته باشد.
قیمت. روش گران است. اجزای با کیفیت بالا به حداقل ده برنامه نیاز دارند تا به یک اثر قابل مشاهده برسند. یک فرآیند کامل درمان ممکن است نیاز به هزینه جدی داشته باشد که برای همه قابل پرداخت نیست.
مهم: مزوتراپی مو روش ارزانی نیست. در طول جلسه باید به پزشک کاملا اعتماد کنید. با این حال، این بدان معنا نیست که تمام مسئولیت متعلق به او است. اطمینان از رعایت تمام شرایط بهداشتی مفید است.
دستکش، سرنگ و سایر وسایل برای این عمل باید یک بار استفاده شود و سپس دور انداخته شود. همچنین، متخصص باید سوزن را به صورت دوره ای در طول جلسه تعویض کند، زیرا بعد از 6-7 سوراخ، نوک آن کند می شود که می تواند باعث درد شود.
در پایان درمان مزوتراپی، زخم های کوچکی از تزریق باقی می ماند. مدتی طول می کشد تا بهبود یابد.
مزوتراپی یک روش عالی برای بهبود وضعیت مو و به دست آوردن ظاهری سالم برای مو است. پس از اتمام دوره نگران ظاهر موهای خود نباشید. با این حال، مهم است که این روش توسط یک متخصص با تجربه انجام شود.
دکتر آرمیتا آقا پور یکی از بهترین پزشکان در حوزه زیبایی و جوانسازی پوست و مو در تهران شناخته شده است ایشان با مهارت و زبردستی بالا و با به کارگیری از علم و تکنولوژی روز دنیا به بهترین نحو دوره های درمانی را برای شما آغاز میکند. جهت نوبت گیری و مشاوره بیشتر میتوانید به شماره های مندرج در سایت تماس حاصل بفرمایید.
اطلاعات تماس
آدرس: تهران، شهرآرا پاتریس لومومبا، نبش کوچه نوزدهم غربی، ساختمان پزشکان، پلاک ۱۸۲طبقه اول
شماره تماس: ۸۸۲۸۸۱۶۸
منبع: https://dr-aghapour.com/

ختنه شایع ترین عمل جراحی در بین مردان است. در ایالات متحده، تا 60 درصد از نوزادان پسر ختنه می شوند. در سرتاسر جهان، این میزان حدود 33 درصد از مردان است. بالاترین میزان ختنه در آمریکا، خاورمیانه و کره جنوبی است.
در اروپا، سایر نقاط آسیا و آمریکای جنوبی بسیار کمتر رایج است. یهودیان و مسلمانان ختنه را به عنوان بخشی از ادیان خود انجام می دهند. به طور معمول، ختنه یک یا دو روز پس از تولد، در بیمارستان انجام می شود.
بهتر است این کار را در اسرع وقت انجام دهید. به تعویق انداختن این روش می تواند آن را خطرناک تر کند. در بیشتر موارد قبل از عمل، فردی که ختنه را انجام می دهد:
شخصی که ختنه نوزاد را انجام می دهد:
پوست ختنه گاه را از سر آلت تناسلی جدا می کند.
از چاقوی جراحی برای برداشتن پوست ختنه گاه استفاده می کند.
بلافاصله پس از برداشتن پوست ختنه گاه، فردی که این عمل را انجام می دهد پماد می زند و آلت تناسلی را در گاز می پیچد.
کل این روش تقریباً 20 دقیقه طول می کشد. اغلب، بریس زمان کمتری می برد. مانند هر عمل جراحی، ختنه نیز می تواند باعث ایجاد درد شود. اما استفاده از داروهای ضد درد و بی حس کننده ها می تواند ناراحتی را کاهش دهد. این کارها می توانند هم در حین عمل و هم بعد از آن کمک کنند.
بله. افرادی که در دوران نوزادی ختنه نشده اند، ممکن است در بزرگسالی ختنه شوند. به طور کلی، این روش برای پسران بزرگتر و بزرگسالان مانند نوزادان یکسان است.
احتمالاً این روش را در بیمارستان با استفاده از بیهوشی انجام خواهید داد. جراحی ممکن است کمی بیشتر از نوزادان طول بکشد. بعد از ختنه نیز به بخیه نیاز خواهید داشت. پزشک شما در مورد بهبودی، از جمله زمانی که می توانید رابطه جنسی را از سر بگیرید، با شما صحبت خواهد کرد.
ختنه یک روش معمول و ایمن است. با این حال، مانند هر جراحی دیگری، خطراتی نیز وجود دارد. این شامل:
ختنه فواید متعددی دارد. نه تنها به جنبه های سلامت آلت تناسلی کمک می کند، بلکه می تواند بهداشت را بهبود بخشد. به این دلیل که آلت تناسلی ختنه شده برای تمیز کردن و شستن آسانتر است، مخصوصاً برای کودکان.
از مزایای سلامتی خاص ختنه می توان به کاهش خطرات زیر اشاره کرد:
بهبودی پس از ختنه حدود هشت تا ده روز طول می کشد. در حالی که آلت تناسلی التیام می یابد، ممکن است متورم و قرمز به نظر برسد.
پزشک شما نحوه مراقبت از آلت تناسلی ختنه شده را توضیح خواهد داد. شما نیاز خواهید داشت:
اگر به نظر می رسد آلت تناسلی به درستی بهبود نمی یابد یا نگرانی هایی دارید، با ارائه دهنده مراقبت های بهداشتی خود تماس بگیرید.
ختنه بر باروری (توانایی تولید فرزند بیولوژیکی) تأثیر نمی گذارد. و محققان معتقدند که این به لذت جنسی آسیب نمی رساند یا افزایش نمی دهد.
چندین انجمن بزرگ پزشکی پیشنهاد ختنه را به عنوان یک انتخاب برای والدین توصیه می کنند. این گروه ها شامل انجمن اورولوژی آمریکا (AUA) و آکادمی اطفال آمریکا (AAP) هستند.
هر دو سازمان بر این باورند که ختنه فواید و همچنین خطراتی دارد. در نهایت، تصمیم گیری شخصی است و گروه ها به والدین پیشنهاد می کنند که تصمیم بگیرند.
با ارائه دهنده مراقبت های بهداشتی فرزندتان در مورد مزایا و معایب صحبت کنید. سپس می توانید تصمیمی را بگیرید که برای شما مناسب است.
دکتر بهار اشجعی دارای بورد فوق تخصصی در جراحی کودکان و نوزادان از پزشکان منحصر به فرد و ماهر در زمینه جراحی اطفال و کودکان در تهران هستند، ایشان دوره پزشکی عمومی را در دانشگاه شهید بهشتی تهران گذراندند و بعد از اتمام دوره پزشکی عمومی به تحصیل در رشته جراحی عمومی در دانشگاه شهید بهشتی تهران پرداختند، بلافاصله بعد از فارغ التحصیلی در رشته جراحی عمومی، در رشته جراحی اطفال پذیرفته شدند و دوره جراحی اطفال را در دانشگاه علوم پزشکی تهران گذراندند و موفق به کسب رتبه اول کشوری در برد فوق تخصصی جراحی اطفال شدند.
مطب: تهران ـ انتهای بلوار کشاورز، رو به روی درب شرقی بیمارستان امام خمینی، ساختمان شیشه ای سبز، پلاک ۳۷۰ ساختمان ۴۱۶ طبقه ۳ واحد ۱۹
تلفن:
منبع: https://dr-ashjaei.com/
|
| |
| وب : | |
| پیام : | |
| 2+2=: | |
| (Refresh) | |
|
متن دلخواه شما
|
|